En un artículo publicado en JOR Spine , los investigadores analizaron a pacientes con y sin espondilolistesis degenerativa lumbar para examinar las diferencias en el microbioma intestinal en los dos grupos.
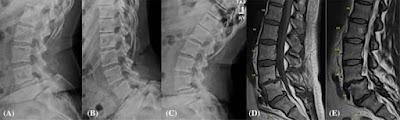
Los investigadores recogieron muestras de disco de cirugías y estudios de imagen, junto con muestras de sangre, heces y saliva de pacientes con y sin espondilolistesis degenerativa lumbar. Esta afección, que suele ser común, implica el deslizamiento de un cuerpo vertebral sobre otro debido a la degeneración del disco intervertebral o de la articulación facetaria, y puede provocar dolor y discapacidad.
La causa es relativamente desconocida y ha sido objeto de acalorados debates, pero los investigadores teorizan que el microbioma intestinal podría estimular la inflamación sistémica, alterar el metabolismo y/o exponer a una invasión bacteriana que puede provocar trastornos de la espalda.
En el estudio participaron 33 personas mayores de 50 años, 12 de las cuales no padecían espondilolistesis degenerativa lumbar y 21 sí la padecían. Los individuos con espondilolistesis presentaban niveles más elevados de bacterias proinflamatorias en el intestino.
Este descubrimiento amplía significativamente nuestra comprensión de la degeneración clínicamente relevante de la columna vertebral, que a menudo puede ser debilitante. Este trabajo tiene el potencial de conducir a nuevas opciones de tratamiento para quienes sufren dolor de espalda que deberían ser más específicas, en este caso centrándose en el intestino.
Esta investigación multidisciplinaria abre nuevas posibilidades para una gestión más personalizada del cuidado de la columna vertebral que pueda optimizar los resultados del paciente. Tal vez entramos en una era en la que un intestino sano puede traducirse en una columna vertebral sana y sin dolor, y tal vez deberíamos hacer de eso una prioridad para la investigación futura sobre la columna vertebral , la práctica clínica y las opciones de estilo de vida personal.
