La piel es el órgano corporal más expuesto a daños externos que pueden ser debidos a la luz, la acción de microorganismos, elementos físicos externos como roces o golpes o sustancias químicas, como los agentes contaminantes. Sin embargo, sus características estructurales consiguen minimizar ese daño en la mayor parte de los casos.
La piel expresa emociones, refleja la fisiología normal (por ejemplo por medio del sudor) y puede servir para diagnósticos y enfermedades internas o sistémicas. La especialidad médica que se ocupa del estudio de la piel es la dermatología.
Como órgano, la piel tiene una extensión aproximada de unos 2 m2, y su peso es de unos 4 a 4,5 Kg, lo que supone aproximadamente el 16% del total corporal. Su espesor es muy variable, oscilando entre los 0,5 mm en los párpados y los 4 mm en el talón, aunque su valor medio es de 1 ó 2 mm.
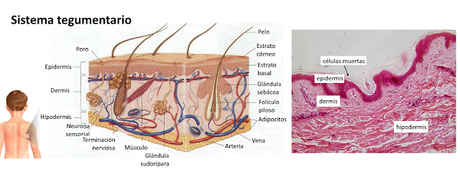
Está formada por dos tejidos. El más superficial es la epidermis, un epitelio pluriestratificado, mientras que la capa más profunda, formada por conjuntivo, se denomina dermis. Bajo ella se sitúa la hipodermis o tejido subcutáneo, que ya no se considera parte de la piel.
La hipodermis es de naturaleza conjuntiva, incluyendo tejidos areolar y adiposo, y se ancla a la dermis mediante fibras proteínicas. Actúa como depósito de grasa, contiene un gran número de vasos sanguíneos que irrigan la piel y contiene terminaciones nerviosas sensibles a la presión (corpúsculos de Pacini).
Epidermis
La epidermis es un epitelio plano pluriestratificado, que según las zonas presenta 4 ó 5 capas, y queratinizado. En ella se distinguen cuatro tipos celulares diferentes:
- Los queratinocitos representan aproximadamente el 90% de las células de la epidermis. Su citoesqueleto está formado fundamentalmente por queratina, una proteína fibrosa que proporciona una gran resistencia. También producen una sustancia selladora que repele el agua e impide la entrada de materiales extraños.
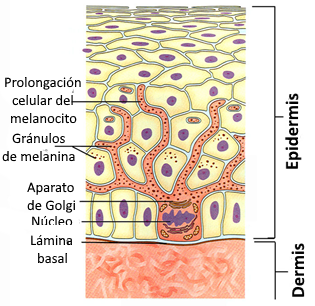
- Los melanocitos suponen más o menos el 8% de las células epidérmicas. Su cuerpo celular se encuentra en la capa más profunda del epitelio, el estrato basal, desde donde proyectan prolongaciones en forma de dedo en las que se acumulan gránulos de melanina, un pigmento amarillo-rojizo (feomelanina) o pardo-negruzco (eumelanina) que da color a la piel. Los gránulos de melanina se transfieren desde los melanocitos hasta los queratinocitos, lo que permite que la coloración de la piel sea homogénea. Las pecas o efélides son acumulaciones de melanina sin proliferación de los melanocitos. Están determinadas genéticamente, por un gen que se encuentra en el cromosoma 16, y varían de color con la exposición al sol, mientras que los lunares son tumores benignos producidos por un crecimiento anómalo de los melanocitos, que no varían de intensidad con el sol.
- Las células de Langerhans derivan de la médula ósea y cumplen funciones defensivas.
- Las células de Merkel están situadas en la capa más profunda de la piel. Están en contacto con una estructura sensorial, los discos táctiles de Merkel, que son terminaciones nerviosas aplanadas.
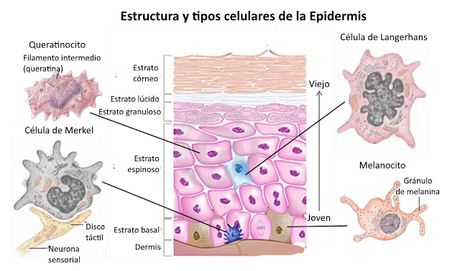
Debido al desgaste permanente que sufre, la epidermis es un tejido que se encuentra en proliferación y renovación permanente. Su crecimiento se produce a partir de su capa más profunda, que es donde se encuentran las células con capacidad proliferativa del tejido. A medida que las nuevas células se alejan de esa capa basal se van diferenciando, de modo que es posible distinguir varias capas de tejido con diferentes características. Como mínimo, la epidermis está formada por cuatro capas celulares distintas, aunque en la piel gruesa pueden observarse cinco estratos. De más profundo a más superficial estos estratos son:
- El estrato basal o germinal está formado por una sola capa de queratinocitos cúbicos, algunos de los cuales son células madre, aunque incluye también melanocitos, células de Merkel y terminaciones nerviosas.
- El estrato espinoso es un conjunto de 8 a 10 capas de querationocitos ligeramente aplanados.
- El estrato granuloso se caracteriza porque sus células producen queratina y presentan lípidos hidrófobos, que actúan como sustancia selladora, y pierden el núcleo y los orgánulos.
- El estrato lúcido es una capa de 3 a 5 células de espesor, formado por queratinocitos muertos, queratinizados y completamente transparentes que solo aparece en las zonas de piel gruesa: yemas de los dedos, palmas de las manos y plantas de los pies.
- El estrato córneo está formado por unas 25 a 30 capas de queratinocitos aplanados y muertos, totalmente queratinizados.
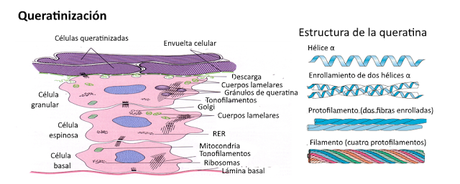
La caspa es el desprendimiento de una cantidad excesiva de células queratinizadas del cuero cabelludo. En la psoriasis, los queratinocitos producen una proteína anormal, que da lugar a la formación de escamas plateadas, especialmente en los codos, las rodillas y el cuero cabelludo, acompañada de un crecimiento y una descamación muy rápida.
El color de la piel es un mecanismo de defensa frente al daño que puede causar la radiación solar. En particular, los rayos ultravioleta son absorbidos de manera específica por el ADN, proceso que puede dar lugar a mutaciones si la célula está dividiéndose. Los pigmentos presentes en la piel reducen este riesgo, al absorber la mayor parte de la radiación antes de que alcance el estrato basal de la epidermis.
La coloración de la piel se produce como resultado de dos procesos diferentes. Por una parte, la pigmentación, que se debe a la presencia en la piel de dos tipos de sustancias coloreadas, la melanina, producida por los melanocitos y transferida a los queratinocitos, y el caroteno, compuesto de color amarillo-anaranjado procedente de algunos alimentos (zanahoria, tomate, yema de huevo...) y que se transforma en vitamina A, necesaria para el mantenimiento de las células epiteliales. A pesar de las grandes diferencias de pigmentación que existen entre personas, el número de melanocitos por unidad de superficie es prácticamente constante, y lo que varía es su actividad. El segundo mecanismo que interviene en la coloración de la piel es la circulación de la dermis, que puede variar de intensidad. El tono rosado de la piel, incluso en personas con muy poca pigmentación, se debe a que la epidermis permite apreciar por transparencia el flujo sanguíneo de la dermis. La vasoconstricción en esta zona hace que la piel se vuelva pálida cuando hace frío, pudiendo llegar a la cianosis, coloración azulada. Por el contrario, la vasodilatación provoca el enrojecimiento de la piel.
La pigmentación normal de la piel puede verse alterada por diversas afecciones o situaciones. El albinismo consiste en la incapacidad hereditaria de producir melanina como resultado de la falta de una enzima. El vitíligo, por su parte, es la pérdida total o parcial de los melanocitos en algunas zonas de la piel, formando parches de pigmentación más clara. Puede estar relacionado con una enfermedad de carácter autoinmune. La ictericia, el color amarillo de la piel y de la córnea, se produce como consecuencia de un aumento en la cantidad de bilirrubina presente en la piel, y suele ser signo de una enfermedad hepática.
Los hemangiomas son tumores, generalmente benignos, de un grupo de vasos sanguíneos. Pueden formarse en los órganos internos, pero también en la dermis, dando lugar a manchas rojizas, relativamente frecuentes en los recién nacidos pero que tienden a desaparecer espontáneamente.
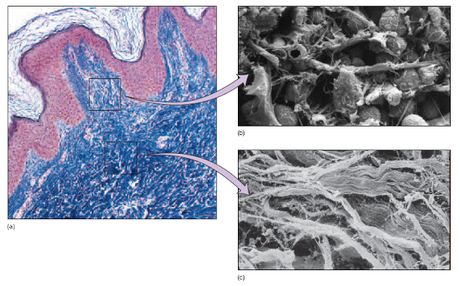
Dermis
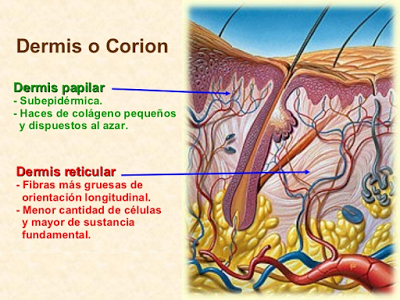 La dermis está formada principalmente por tejido conectivo y en ella se incluyen también vasos sanguíneos, nervios, glándulas y folículos pilosos. Pueden diferenciarse dos partes superpuestas: la región papilar, la más superficial, y la reticular.
La dermis está formada principalmente por tejido conectivo y en ella se incluyen también vasos sanguíneos, nervios, glándulas y folículos pilosos. Pueden diferenciarse dos partes superpuestas: la región papilar, la más superficial, y la reticular.La región papilar se denomina así porque presenta estructuras en forma de cúpula que se proyectan hacia la epidermis. Algunas de esas papilas contienen capilares, mientras que otras presentan terminaciones sensoriales táctiles (corpúsculos de Meissner) o terminaciones nerviosas libres capaces de detectar diferentes estímulos.
La región reticular está formada por tejido conectivo denso irregular, con fibras de colágeno organizadas formando una red y fibras elásticas. Esta combinación de fibras proporciona extensibilidad y elasticidad a la piel, si bien un estifamiento extremo puede llegar a provocar desgarros en la dermis (estrías).
 Anexos cutáneos
Anexos cutáneosLos anexos cutáneos son el pelo, las uñas y las glándulas que vierten hacia el exterior del cuerpo a través de la epidermis, es decir, las sudoríparas, las sebáceas, y sus modificaciones. Todas ellas se forman a partir del tejido epitelial embrionario y contribuyen a realizar las diferentes funciones de la piel: el pelo y las uñas tienen función protectora, las glándulas sudoríparas intervienen en la termorregulación y las sebáceas cumplen,, fundamentalmente, funciones relacionadas con la defensa inmunitaria.
El pelo
El pelo aparece en casi toda la superficie del cuerpo, exceptuando las palmas de las manos, las plantas de los pies, los talones y la superficie palmar de los dedos.
La distribución, el tipo y el crecimiento del pelo está influenciada por factores hormonales, de modo que va cambiando a lo largo de la vida. En el adulto presenta mayor densidad en el cuero cabelludo, cejas, axilas y alrededor de los genitales externos.
El pelo protege el cuero cabelludo de heridas y de la radiación solar, y reduce la pérdida de calor. Las pestañas, las cejas y el pelo de la nariz y de las orejas protegen de la entrada de cuerpos extraños, y actúa también como receptor del tacto suave.
Está formado por columnas de células queratinizadas muertas que se mantienen juntas entre sí mediante proteínas extracelulares. Longitudinalmente se distinguen en él el tallo, que es la parte que sobresale de la epidermis, y la raíz, que se hunde hasta la dermis y, en ocasiones, hasta el tejido hipodérmico. Transversalmente se distinguen tres capas, la médula, que puede faltar en el pelo fino, la corteza, formada por células alargadas y la cutícula, una capa de una sola célula de espesor, formada por células delgadas, aplanadas y muy queratinizadas.
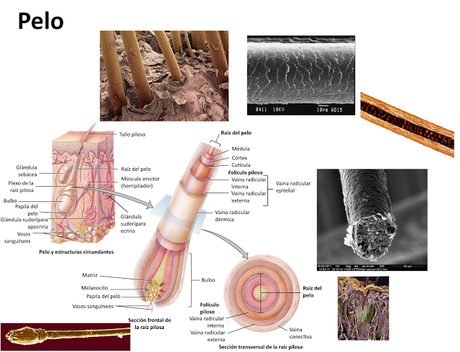
La raíz del pelo está rodeada por el folículo piloso, formado por las vainas radiculares. El bulbo piloso es una estructura en forma de cebolla que contiene la matriz, el grupo de células germinales que son responsables del crecimiento del pelo y de su remplazo cuando cae. Alrededor del pelo hay siempre unas glándulas sebáceas, un músculo que recibe el nombre de horripilador o erector y un plexo nervioso sensorial que informa del movimiento del pelo.
Las células de la matriz pasan por un periodo de crecimiento largo (entre 2 y 6 años en el cuero cabelludo) seguido de un periodo más corto, de unos tres meses. Aproximadamente el 85% del pelo se encuentra en el periodo de crecimiento.
El crecimiento del pelo y su caída están influidos por factores como la edad, algunas enfermedades, ciertos tratamientos médicos, la herencia, el sexo, el estrés o las dietas de adelgazamiento. En el adulto, la pérdida normal de pelo es de unos 70 a 100 pelos por día.
Los folículos pilosos se desarrollan durante la gestación, dando lugar a un pelo muy fino y no pigmentado llamado lanugo o pelo primario que se desprende antes del nacimiento, excepto en las cejas, las pestañas y el cuero cabelludo.
Después del nacimiento se produce el crecimiento de un pelo corto y fino llamado vello, que está distribuido por todo el cuerpo excepto las palmas de las manos, las plantas de los pies y la mucosa genital, mientras que el pelo del cuero cabelludo, cejas, axilas, vello púbico, nariz y orejas es más largo y grueso, y recibe el nombre de pelo terminal.
La distribución del pelo terminal está regulada por la producción de hormonas androgénicas, de modo que se distinguen tres tipos de pelo terminal: el pelo asexual es independiente del sexo y aparece en el cuero cabelludo, las cejas y las pestañas. El pelo ambosexual se presenta en ambos sexos, pero su aparición depende de la producción de andrógenos, por lo que no se manifiesta hasta la pubertad. Se encuentra en las axilas y el pubis. Finalmente, el pelo sexual se desarrolla solo cuando la cantidad de andrógenos producida es alta, es decir, en los varones a partir de la pubertad, y está distribuido por la barba y el pecho fundamentalmente, aunque también puede extenderse a otras zonas del cuerpo.
El color del pelo depende del tipo y de la cantidad de los dos tipos de melanina. Los tonos negros, castaños y rubios se deben, fundamentalmente, a la presencia de eumelanina, de color negro o marrón, mientras que el color rojo es provocado por la presencia exclusiva de feomelanina. Finalmente, el color gris de las canas se debe a la pérdida de capacidad de producir melanina por parte de las células de la matriz.
La textura lisa o rizada del pelo, por su parte, se debe a la forma del folículo que determina, a su vez, el establecimiento de enlaces químicos entre las moléculas de queratina presentes en el pelo. Los pelos lisos nacen de folículos redondeados, mientras que los rizados se encuentran en folículos estrechos y ovalados. Esto, a su vez, condiciona la formación de enlaces químicos entre las moléculas de queratina.
En la estructura tridimensional de cualquier proteína intervienen tanto enlaces débiles (salinos, fuerzas de Van der Waals, puentes de Hidrógeno) como covalentes (puentes disulfuro). En el caso de la queratina, estos enlaces se producen tanto entre aminoácidos de la misma molécula como entre aminoácidos de moléculas diferentes que se encuentran formando parte de la misma fibra proteica. La disposición de estos enlaces es la que hace que el pelo tenga aspecto liso o rizado: en el pelo liso los enlaces se disponen, en su mayoría, en dirección perpendicular a la de las fibras, mientras que en el pelo rizado se disponen de forma que la fibra queda retorcida sobre sí misma.
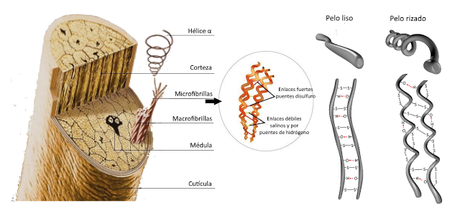
 La modificación cosmética de la textura del pelo (el alisado o la permanente) consiste en la rotura de los enlaces disulfuro mediante calor o el uso de compuestos químicos capaces de reaccionar con ellos. Después, se coloca el pelo en la posición deseada y se espera a que se formen nuevos enlaces que lo mantengan de ese modo. Los cambios en la humedad ambiental, por su parte, alteran y remodelan los enlaces débiles (salinos o por puentes de hidrógeno), modificando transitoriamente la textura del pelo, hasta que se vuelve a las condiciones iniciales. Este hecho es el fundamento de algunos higrómetros tradicionales.
La modificación cosmética de la textura del pelo (el alisado o la permanente) consiste en la rotura de los enlaces disulfuro mediante calor o el uso de compuestos químicos capaces de reaccionar con ellos. Después, se coloca el pelo en la posición deseada y se espera a que se formen nuevos enlaces que lo mantengan de ese modo. Los cambios en la humedad ambiental, por su parte, alteran y remodelan los enlaces débiles (salinos o por puentes de hidrógeno), modificando transitoriamente la textura del pelo, hasta que se vuelve a las condiciones iniciales. Este hecho es el fundamento de algunos higrómetros tradicionales. El pelo humano presenta una considerable variabilidad poblacional, circunstancia que es aprovechada desde el punto de vista forense como un criterio más que puede ayudar en la identificación de personas.
El pelo humano presenta una considerable variabilidad poblacional, circunstancia que es aprovechada desde el punto de vista forense como un criterio más que puede ayudar en la identificación de personas.Uñas
Las uñas son láminas formadas por células muertas y queratinizadas que se originan a partir de invaginaciones de la epidermis hacia la dermis. Se compone de una raíz, situada en el extremo proximal y oculta bajo la cutícula o hiponiquio, un repliegue de estrato córneo, un cuerpo, la lámina visible que tiene aspecto rosado porque transparenta la circulación de la sangre en la dermis y un borde libre, que sobresale del epitelio. El cuerpo está firmemente unido al epitelio subyacente, llamado lecho ungueal.
La uña crece a partir de la matriz, situada en su parte proximal y cuyo extremo final constituye la lúnula, es decir, la zona blanquecina en forma de media luna que se aprecia en la base de la uña.
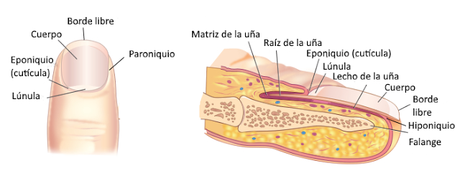 Las funciones de las uñas incluyen la protección del extremo distal de los dedos, la defensa (usándolas para arañar), su empleo para rascar diferentes partes del cuerpo o como pinza para sujetar objetos pequeños. En media, las uñas de las manos crecen aproximadamente un milímetro por semana, un poco más deprisa que las de los pies.
Las funciones de las uñas incluyen la protección del extremo distal de los dedos, la defensa (usándolas para arañar), su empleo para rascar diferentes partes del cuerpo o como pinza para sujetar objetos pequeños. En media, las uñas de las manos crecen aproximadamente un milímetro por semana, un poco más deprisa que las de los pies.Glándulas sebáceas
Las glándulas sebáceas producen y segregan una sustancia oleosa en cuya composición intervienen triacilglicéridos, colesterol, proteínas y sales minerales, que recibe el nombre de sebo. Están distribuidas por todo el cuerpo excepto las palmas de las manos y las plantas de los pies y, en general, conectan con los folículos pilosos, por lo que vierten su producto a través del orificio de salida del pelo.
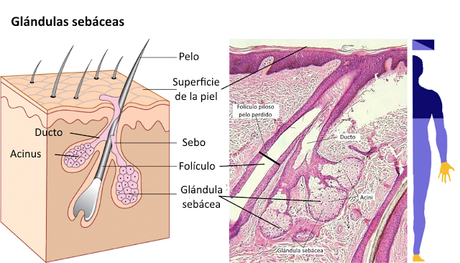 Existen algunas diferencias entre las glándulas sebáceas de diferentes partes del cuerpo. Así, las de los labios, párpados, glande y labios menores se abren al exterior directamente, no a través de los folículos, mientras que las de la cara, cuello, piel de las mamas y parte superior del tórax son de gran tamaño.
Existen algunas diferencias entre las glándulas sebáceas de diferentes partes del cuerpo. Así, las de los labios, párpados, glande y labios menores se abren al exterior directamente, no a través de los folículos, mientras que las de la cara, cuello, piel de las mamas y parte superior del tórax son de gran tamaño.El sebo cumple con diferentes funciones en el organismo: reviste la superficie del pelo, evitando su deshidratación y rotura, reduce la pérdida de agua a través de la piel, mantiene la piel suave y flexible e inhibe el crecimiento de algunos tipos de bacterias. Su producción está muy relacionada con factores hormonales, siendo estimulada a partir de la pubertad por la secreción de hormonas sexuales por parte de testículos, ovarios y glándulas suprarrenales.
La inflamación de las glándulas sebáceas da lugar al acné. Se produce debido a que ciertos tipos de bacterias (como Propionibacterium acnes) pueden crecer en las glándulas sebáceas, alimentándose del sebo. Cuando se produce una hiperproducción de sebo, o si la glándula se obstruye, el crecimiento de esas bacterias es mayor, pudiendo producir un grano o comedón. Si es cerrado y contiene bacterias vivas es un punto blanco o espinilla, mientras que si las bacterias están muertas y el comedón se abre al exterior forma un punto negro. Si la infección progresa entra en acción el sistema inmunitario, y los leucocitos que llegan hasta el grano para eliminar las bacterias producen inflamación y dan lugar a la formación de una pápula o una pústula, que contiene pus, es decir, una mezcla de leucocitos, sebo y restos bacterianos. En estos casos, para contener la infección puede llegar a formarse un quiste, que es un saco de células conectivas que rodean el grano y desplazan las células epidérmicas.
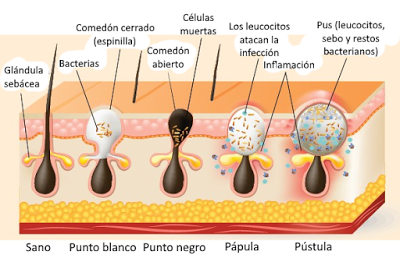 El acné no guarda relación con el consumo de ciertos tipos de alimentos. Su tratamiento incluye un lavado cuidadoso con agua y jabón suave y, en caso necesario, el uso de antibióticos tópicos o incluso sistémicos o de otros medicamentos antibacterianos.
El acné no guarda relación con el consumo de ciertos tipos de alimentos. Su tratamiento incluye un lavado cuidadoso con agua y jabón suave y, en caso necesario, el uso de antibióticos tópicos o incluso sistémicos o de otros medicamentos antibacterianos.Glándulas sudoríparas
Producen el sudor, una secreción que es vertida a la superficie a través de poros y de algunos folículos pilosos.
Existen dos tipos de glándulas sudoríparas, que se diferencian entre sí por su localización, estructura, la composición de su secreción y su función.
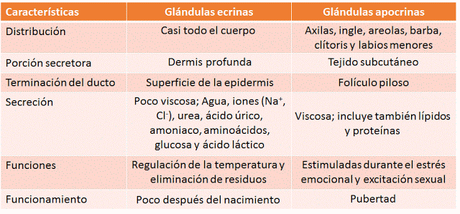
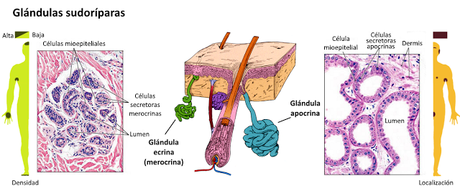 Las glándulas ecrinas (o merocrinas) están distribuidas por la piel de todo el cuerpo, aunque son más abundantes en las palmas de las manos y plantas de los pies, frente y axilas. Su conducto se abre directamente al exterior a través de poros y producen unos 600 ml de sudor al cabo del día. Las glándulas apocrinas siguen recibiendo este nombre a pesar de que su mecanismo de secreción sea también merocrino. Se localizan exclusivamente en las axilas, las ingles, las areolas mamarias y las regiones de la cara donde crece la barba. Su conducto se abre al exterior a través de los folículos pilosos.
Las glándulas ecrinas (o merocrinas) están distribuidas por la piel de todo el cuerpo, aunque son más abundantes en las palmas de las manos y plantas de los pies, frente y axilas. Su conducto se abre directamente al exterior a través de poros y producen unos 600 ml de sudor al cabo del día. Las glándulas apocrinas siguen recibiendo este nombre a pesar de que su mecanismo de secreción sea también merocrino. Se localizan exclusivamente en las axilas, las ingles, las areolas mamarias y las regiones de la cara donde crece la barba. Su conducto se abre al exterior a través de los folículos pilosos.La composición del sudor producida por ambos tipos de glándulas es diferente. Las glándulas ecrinas secretan una mezcla poco viscosa de agua, iones como sodio y cloro, urea, ácido úrico, amoniaco, aminoácidos, glucosa y ácido láctico. Por su parte, la secreción de las glándulas apocrinas incluye también lípidos y proteínas, lo que da lugar a un sudor más viscoso.
También se encuentran diferencias relacionadas con su funcionamiento: mientras que las glándulas ecrinas se activan poco después del nacimiento y se encargan de la regulación de la temperatura y de la eliminación de residuos, tarea en la que colaboran con el sistema urinario, las apocrinas solo son activas a partir de la pubertad y son estimuladas durante el estrés emocional y la excitación sexual.
Existen también dos tipos de glándulas sudoríparas modificadas en el organismo: las glándulas ceruminosas se encuentran en el oído externo y producen una secreción que, al mezclarse con el sebo, da lugar al cerumen de los oídos. En ocasiones puede producirse una excesiva producción de cerumen que se solidifica y forma un tapón (cerumen impactado), lo que dificulta la audición.
Las glándulas mamarias son también glándulas sudoríparas modificadas. Se encuentran en ambos sexos, aunque en el varón permanecen en un estado rudimentario durante toda la vida. En la mujer, el tejido glandular se encuentra rodeado por tejido adiposo, constituyendo la mama. El tamaño de la mama está determinado por la cantidad de tejido adiposo.
La leche es una suspensión acuosa de los distintos tipos de nutrientes necesarios para el desarrollo infantil, entre los que se incluyen algunas proteínas específicas como la caseína, glúcidos como la lactosa, lípidos y minerales. Su producción está bajo el control hormonal de los estrógenos producidos durante el embarazo y su composición va cambiando a lo largo del desarrollo, desde la que se produce en el momento del nacimiento (calostro) hasta la leche madura.
Funciones de la piel
La piel actúa como una barrera protectora tanto desde el punto de vista mecánico como desde el punto de vista químico. Sobre ella vive un considerable número de microorganismos, muchos de ellos potencialmente patógenos, que resultan difíciles de eliminar pero que encuentran un hábitat poco confortable debido a las sustancias bactericidas producidas por las glándulas sebáceas y al pH ácido generado por el sudor.
Como barrera mecánica, la integridad de la epidermis garantiza, en general, que los microorganismos no puedan atravesarla y cuando esto ocurre suele ser porque se ha producido alguna lesión (herida, quemadura) o como consecuencia de la participación de algún vector (por ejemplo un insecto) que ayuda a los microorganismos a atravesarla. En esos casos, cuando se ha producido una infección las células inmunitarias presentes en la dermis migran hasta el punto en el que ha tenido lugar y tratan de eliminarla.
También son importantes, dentro de esta función de protección, sus papeles como sistema de impermeabilización y de absorción de radiaciones. Como barrera impermeable, la piel impide tanto la pérdida excesiva de agua como su entrada desde el exterior, así como el paso de la mayor parte de las sustancias, con algunas excepciones como los gases (oxígeno, dióxido de carbono), aminoácidos, esteroides y vitaminas liposolubles. En cuanto a su papel protector frente a la radiación, los pigmentos presentes en ella contribuyen a absorber la radiación solar antes de que llegue a los estratos profundos, consiguiendo evitar la radiación ultravioleta B, aunque no toda la ultravioleta A, de menor energía.
La piel participa también en la termorregulación mediante un doble mecanismo: la liberación de sudor en la superficie y la regulación del flujo sanguíneo en la dermis.
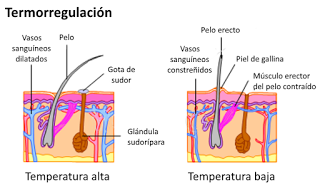 El sudor contribuye a reducir la temperatura de la piel gracias al elevado calor de vaporización del agua, que necesita absorber una considerable cantidad de energía de la piel para pasar al estado gaseoso. La erección del pelo, por su parte, no juega un papel significativo en la termorregulación en humanos, sino que es un vestigio evolutivo. En animales que tienen una cubierta de pelo más densa, en cambio, es un mecanismo importante, ya que crea una cámara de aire en contacto con la piel que actúa como aislante del frío externo.
El sudor contribuye a reducir la temperatura de la piel gracias al elevado calor de vaporización del agua, que necesita absorber una considerable cantidad de energía de la piel para pasar al estado gaseoso. La erección del pelo, por su parte, no juega un papel significativo en la termorregulación en humanos, sino que es un vestigio evolutivo. En animales que tienen una cubierta de pelo más densa, en cambio, es un mecanismo importante, ya que crea una cámara de aire en contacto con la piel que actúa como aislante del frío externo.El segundo mecanismo de termorregulación es la regulación del flujo sanguíneo que recorre la dermis. La vasoconstricción y vasodilatación de los capilares puede permitir una variación considerable del flujo superficial de sangre, hasta el punto que, si la temperatura externa es baja, solo un 4% del volumen sanguíneo total recorre los capilares dérmicos, mientras que si la temperatura es elevada esa proporción puede llegar incluso al 48% del flujo sanguíneo total.
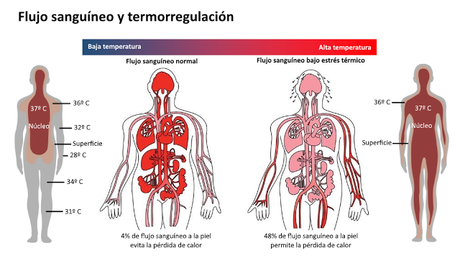 Esto permite que la temperatura del "núcleo corporal" se mantenga en un valor constante de aproximadamente 37ºC. El principio físico por el que opera este mecanismo es sencillo, e idéntico al que permite el funcionamiento de los sistemas de calefacción central: el líquido caliente pierde calor hacia el entorno que está más frío y retorna hacia el foco central de calor, volviendo a elevar su temperatura.
Esto permite que la temperatura del "núcleo corporal" se mantenga en un valor constante de aproximadamente 37ºC. El principio físico por el que opera este mecanismo es sencillo, e idéntico al que permite el funcionamiento de los sistemas de calefacción central: el líquido caliente pierde calor hacia el entorno que está más frío y retorna hacia el foco central de calor, volviendo a elevar su temperatura. Esta capacidad de contener sangre hace que la dermis también actúe como un reservorio de este líquido que, en un momento preciso, puede ser dirigido hacia otros órganos.
Otra de las funciones en las que interviene la piel es el intercambio de sustancias con el medio externo, tanto para la excreción de residuos como para la absorción de determinados compuestos.
La eliminación de sustancias tiene lugar mediante dos mecanismos distintos: por una parte, la evaporación, que se produce a través de toda la superficie corporal y que, a pesar del carácter impermeable de la piel supone la pérdida diaria de unos 400 ml de agua. Por otra parte, el sudor, que a diferencia de la evaporación es un proceso controlado. Una persona sedentaria elimina al día unos 200 ml de agua por este medio. Además del papel termorregulador del sudor su evaporación también permite eliminar pequeñas cantidades de sales, dióxido de carbono, amoniaco y urea.
La capacidad de la piel de absorber sustancias se reduce, en la práctica, a un pequeño número de compuestos liposolubles, gases como el oxígeno y el dióxido de carbono y algunos fármacos y sustancias tóxicas. Entre las sustancias que tienen capacidad para atravesar la piel destacan las vitaminas liposolubles (A, D, E y K), algunos tóxicos como la acetona (quitaesmaltes) o el tetracloruro de carbono (productos de limpieza en seco), las sales de metales pesados (plomo, mercurio o arsénico) y ciertas toxinas vegetales (hiedra venenosa, roble venenoso) y algunos medicamentos como los antiinflamatorios esteroideos que ejercen su función en la dermis papilar.
Existen tres vías diferentes por medio de las cuales puede producirse esta absorción: a través de los folículos pilosos, a través de las glándulas sebáceas o a través del estrato córneo. En este último caso, los compuestos absorbidos deben pasar, bien por el interior de las células, bien circulando entre ellas para lo que deben superar el obstáculo que suponen las uniones intercelulares.
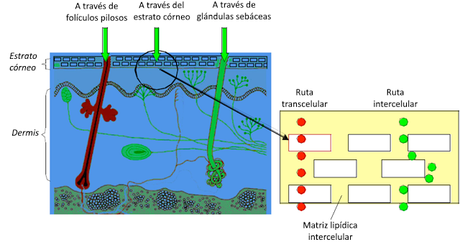
La administración transdérmica de medicamentos, generalmente administrados en preparaciones de base oleosa (como las pomadas), es decir, liposolubles, permite una liberación lenta y constante del medicamento, lo que resulta especialmente útil si se trata de una sustancia que se elimina muy rápidamente del organismo. Suele hacerse en las zonas de piel fina, donde el estrato córneo, principal inconveniente para la penetración del fármaco, es más fino.
El sistema tegumentario participa también de un modo decisivo en el metabolismo de la vitamina D, que a su vez resulta fundamental para la absorción y gestión de dos minerales importantes: el calcio y el fósforo.
La vitamina D puede conseguirse de dos formas diferentes: mediante la absorción intestinal, al consumir alimentos que contienen ergocalciferol (vitamina D2) o mediante transformación del colesterol en la piel por acción de la radiación ultravioleta, que da lugar a la síntesis de colecalciferol (vitamina D3). La forma activa de la vitamina, conseguida por cualquiera de los dos métodos, se transforma en el hígado y el riñón en una hormona que regula la absorción de calcio.
La piel tiene también una importante función sensorial, que permite captar sensaciones de tacto, presión, temperatura o dolor, y de expresión de las emociones mediante cambios locales en el flujo sanguíneo de la dermis. que se reflejan en cambios en la temperatura superficial y en el enrojecimiento de algunas partes del cuerpo, en particular del rostro.
Homeostasis del sistema tegumentario
La situación del sistema tegumentario en la superficie del cuerpo hace que se encuentre expuesto a daños frecuentes, como heridas o quemaduras que pueden afectar a su integridad. El mantenimiento de la homeostasis del sistema supone la regeneración de estas lesiones y la recuperación de la estructura de la piel.
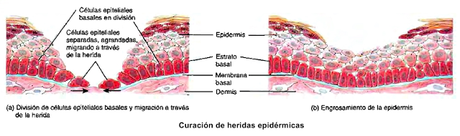
Las lesiones más leves de la piel son las que conservan las células germinales de los bordes de la herida, caso en el que la regeneración es bastante sencilla.
En la piel intacta, las células germinales se dividen según un plano paralelo a la lámina basal, de forma que las dos células resultantes son diferentes entre sí: la más profunda sigue conservando la capacidad de división y permanece unida a la lámina basal, mientras que la célula más superficial empieza a diferenciarse como queratinocito. Cuando se produce una herida superficial, las células germinales que se encuentran en su borde se liberan del resto de la capa germinal y empiezan a migrar hacia el centro de la herida al tiempo que se dividen según un plano perpendicular a la lámina basal. De esta forma, empiezan a cubrir el espacio dañado. Cuando estas células conectan entre sí dejan de dividirse en esa dirección (inhibición por contacto), reconstruyen las uniones celulares entre ellas y empiezan a dar lugar de nuevo a queratinocitos, hasta regenerar todo el epitelio dañado.
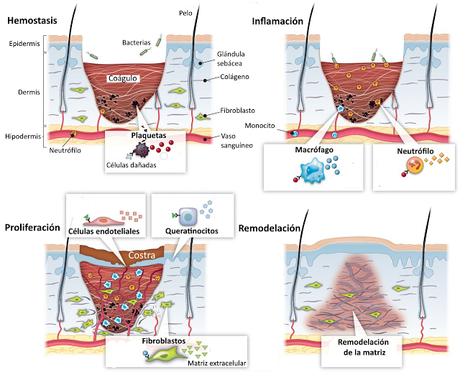
 Si la herida es más profunda no solo afecta a la epidermis, sino también a la dermis e incluso al tejido subcutáneo, lo que suele provocar hemorragia al afectar a los capilares sanguíneos de la dermis. En este caso, el primer paso del proceso de curación es la hemostasis, es decir, la detención de la hemorragia. En esta fase el fibrinógeno, una proteína que circula en la sangre en forma globular, se transforma en fibrina, una proteína fibrilar que forma una red tridimensional en la que quedan atrapadas las plaquetas y los glóbulos rojos hasta formar un coágulo.
Si la herida es más profunda no solo afecta a la epidermis, sino también a la dermis e incluso al tejido subcutáneo, lo que suele provocar hemorragia al afectar a los capilares sanguíneos de la dermis. En este caso, el primer paso del proceso de curación es la hemostasis, es decir, la detención de la hemorragia. En esta fase el fibrinógeno, una proteína que circula en la sangre en forma globular, se transforma en fibrina, una proteína fibrilar que forma una red tridimensional en la que quedan atrapadas las plaquetas y los glóbulos rojos hasta formar un coágulo.El siguiente paso es la inflamación, que se produce debido a que los capilares próximos a la herida se dilatan y dejan salir hacia ella plasma sanguíneo (edema) y leucocitos que tratan de impedir una infección de la zona dañada. También llegan fibroblastos que se ocuparán de regenerar el tejido perdido.
La migración de células hacia la herida continúa, produciéndose un rápido crecimiento de las mismas (fase proliferativa), al tiempo que se depositan fibras de colágeno desorganizadas y se forman nuevos vasos sanguíneos.
Los siguientes procesos incluyen la maduración y la remodelación. La epidermis recupera su grosor normal y se desprende la costra. En esta fase las fibras de colágeno se disponen de forma más ordenada y se reduce el número de fibroblastos presentes en la zona.
Relación entre la piel y los otros sistemas del organismo
El papel fisiológico de la piel está relacionado con el funcionamiento del resto de los sistemas corporales:
- Protege al resto del organismo de agentes nocivos externos y regula la temperatura corporal.
- En relación con el sistema esquelético, activa la vitamina D, necesaria para la absorción del calcio y del fósforo que forman parte de los huesos.
- Contribuye al aporte de iones de calcio, necesarios para la contracción muscular.
- Recibe y conduce hacia el sistema nervioso diferentes tipos de sensaciones.
- En relación con el sistema endocrino, ayuda a convertir la vitamina D en la hormona calcitriol, que participa en la absorción del calcio.
- Ciertos cambios locales en la dermis contribuyen a regular el flujo de sangre.
- Participa activamente en la defensa inmunitaria, como barrera física y química y mediante las células de Langerhans y los leucocitos presentes en la dermis.
- Guarda relación con el aparato respiratorio porque los pelos de la nariz filtran las partículas extrañas que pueden penetrar con el aire, y los receptores del dolor pueden alterar el ritmo respiratorio.
- También afecta al digestivo porque la activación de la vitamina D y su transformación en calcitriol hace posible la absorción de calcio en el intestino.
- El riñón transforma la vitamina D en calcitriol. La piel complementa la función excretora de los riñones mediante la producción del sudor.
- Por último, la piel también guarda relación con el aparato reproductor. Las glándulas mamarias son glándulas sudoríparas modificadas, que son activadas por el estímulo de succión por parte del lactante. Los terminales sensoriales de la piel contribuyen al placer sexual.
El cáncer de piel se produce, en la gran mayoría de los casos, por una exposición excesiva al sol, ya que la radiación ultravioleta tiene la capacidad para dar lugar a mutaciones en las células germinales. Existen básicamente dos tipos, el carcinoma, que puede afectar a las células basales o a las escamosas, y el melanoma. El riesgo de este tipo de cáncer se ha visto incrementado en los últimos tiempos como consecuencia de la reducción de la capa de ozono, que al absorber la radiación ultravioleta ejerce un papel protector de gran importancia.
En la detección temprana de los melanomas tiene gran interés el análisis de los lunares, especialmente si presentan las siguientes características que pueden recordarse con la llamada "regla A-B-C-D":
- A: Asimetría. Los melanomas malignos tienden a ser asimétricos.
- B: Borde. Suelen tener bordes de aspecto irregular: mellados, indentados, festoneados o difusos.
- C: Color. A menudo presentan una coloración irregular, con zonas más claras y más oscuras (atigrados).
- D: Diámetro. Es frecuente que tengan un diámetro mayor de 6 mm.
Hay ciertos factores que pueden contribuir a incrementar la probabilidad del cáncer de piel. Los más importantes son:
- El tipo de piel. Las personas de piel blanca, que no se broncea pero se quema, son más propensas a sufrir este tipo de enfermedad.
- La exposición al sol: el cáncer de piel es más frecuente en zonas con muchas horas de luz al año, especialmente si están situadas a gran altura, lo que reduce el efecto protector de la atmósfera. También es más habitual een personas que pasan mucho tiempo al aire libre.
- La existencia de antecedentes familiares.
- La edad.
- El estado inmunológico: el riesgo de padecer cáncer es mayor en personas inmunodeprimidas.
En relación con los factores genéticos, se han identificado dos genes (BRCA1 y BRCA2) que normalmente actúan como supresores de tumores. La presencia de un alelo mutado para uno de estos genes hace que la probabilidad de padecer un cáncer de mama llegue a ser del 80%.
A pesar de ser uno de los tipos de tumores más frecuentes su pronóstico es bastante bueno si se detecta de manera precoz, en lo que juegan un papel importante los programas de diagnóstico mediante mamografías y la autoexploración.
Otra alteración que puede sufrir el sistema tegumentario es una quemadura, que es el daño en el tejido causado por calor excesivo, electricidad, radiación o agentes químicos o corrosivos que provocan la desnaturalización, es decir, la pérdida de la estructura tridimensional, de las proteínas de las células cutáneas.
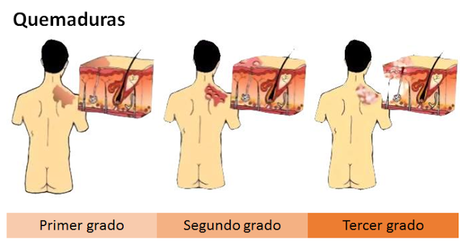
Las quemaduras se clasifican en tres grados según su gravedad. Las de primer grado afectan solo a la epidermis y producen dolor ligero y eritema (enrojecimiento de la piel debido a la vasodilatación de los capilares), pero sin que lleguen a formarse ampollas. El tratamiento de estas quemaduras requiere su lavado con agua fría para refrescar el tejido y reducir el dolor. Las quemaduras de segundo grado destruyen la epidermis y parte de la dermis. Sus efectos incluyen enrojecimiento, edema (acumulación de líquido en los espacios intersticiales del tejido), dolor y formación de ampollas. Una ampolla es la separación entre la epidermis y la dermis debida a la acumulación de líquido entre ellas. Por último, las quemaduras de tercer grado afectan a la epidermis, la dermis y el tejido subcutáneo. Producen un edema importante y pérdida de sensibilidad en la zona debida al daño sufrido por las terminaciones nerviosas. Su curación puede llegar a requerir injertos de piel.
 Si la quemadura es grave puede llegar a producir efectos sistémicos, es decir, que afectan al conjunto del organismo. Entre estos efectos se incluyen:
Si la quemadura es grave puede llegar a producir efectos sistémicos, es decir, que afectan al conjunto del organismo. Entre estos efectos se incluyen:- El "choque" (shock) provocado por la pérdida de agua, plasma y proteínas.
- La posible infección bacteriana, al ser alterada la integridad del tejido, lo que permite la entrada de microorganismos.
- La reducción de la circulación sanguínea.
- La disminución de la producción de orina.
- La disminución de la respuesta inmune.
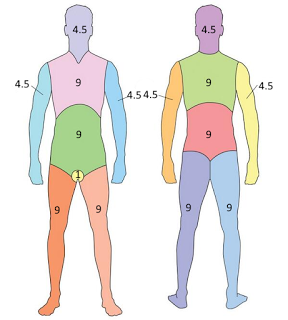 La gravedad de una quemadura depende, por una parte, de la edad y del estado general del paciente, y por otra de la superficie afectada por la quemadura, de manera que se considera grave una quemadura de tercer grado que afecte a más del 10% de la superficie corporal, o una de segundo grado que se extienda por más del 25% de la superficie del cuerpo o cualquier quemadura de primer grado en la cara, las manos, los pies o el perineo. Para estimar la superficie que está afectada por una quemadura se suele utilizar la "regla de los nueves", que divide la superficie corporal en partes que representan aproximadamente el nueve por ciento del total, o múltiplos de esta cantidad, lo que hace más sencillo el cálculo.
La gravedad de una quemadura depende, por una parte, de la edad y del estado general del paciente, y por otra de la superficie afectada por la quemadura, de manera que se considera grave una quemadura de tercer grado que afecte a más del 10% de la superficie corporal, o una de segundo grado que se extienda por más del 25% de la superficie del cuerpo o cualquier quemadura de primer grado en la cara, las manos, los pies o el perineo. Para estimar la superficie que está afectada por una quemadura se suele utilizar la "regla de los nueves", que divide la superficie corporal en partes que representan aproximadamente el nueve por ciento del total, o múltiplos de esta cantidad, lo que hace más sencillo el cálculo.El envejecimiento
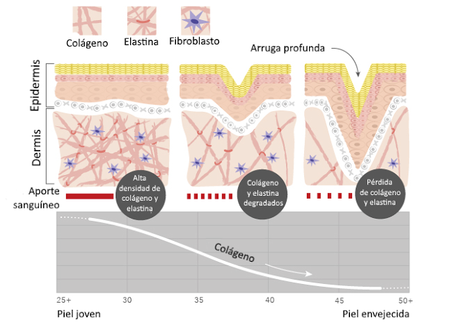
Los efectos del envejecimiento sobre el sistema tegumentario empiezan a ser visibles, en general, a partir de los 40 años aproximadamente y se manifiestan en una pérdida de algunas de las características de la piel, debidas especialmente a alteraciones que tienen lugar en la dermis.
Con el paso del tiempo se van alterando las propiedades de las fibras de colágeno que son el principal componente de la matriz extracelular dérmica: se reduce su número, se vuelven más rígidas y quebradizas y se desorganizan, lo que faculita la formación de arrugas y, en general, la pérdida de elasticidad de la piel.
También se ven afectados los diferentes tipos celulares del sistema: se reduce el número de fibroblastos, lo que explica la pérdida de propiedades de la matriz, pero también el de macrófagos y células de Langerhans, lo que provoca una reducción en la intensidad de la respuesta inmunitaria. Finalmente, la disminución del número de melanocitos activos causa el encanecimiento del cabello y la aparición de manchas en la piel.
La piel vieja se vuelve más fina, y su crecimiento y renovación se hacen más lentos. También se hace más lenta la cicatrización y es más probable que aparezcan úlceras de decúbito, heridas que se producen por la presión continua sobre una cierta zona de la piel, por ejemplo en personas que pasan muco tiempo acostadas.
Los vasos sanguíneos de la dermis se vuelven más rígidos y menos permeables, como resultado del engrosamiento de su pared, y el tejido adiposo subcutáneo se hace más fino.
Por último, la funcionalidad de las glándulas también se ve afectada. La reducción del tamaño de las glándulas sebáceas hace que la piel se vuelva seca y quebradiza, y que sea más propensa a sufrir infecciones. La reducción de la producción del sudor dificulta la termorregulación.