
Existe una gran confusión sobre las diferentes alteraciones en la piel de los niños sugerentes de tumores vasculares y también sobre la diferencia con las malformaciones vasculares.
Esto hace que pasando la planta de Maternidad con mi amiga la dra Lorente hayamos hablado del tema, coincidiendo en que los pediatras, la enfermería y las madres usan estos términos para referirse a la malformación vascular llamada mancha salmón (entre otras): hemangioma plano, angioma plano, hemangioma infantil plano, hemangioma neonatal,etc. Junte angioma-hemangioma con cualquier adjetivo que sugiera que es plano (ej liso) y le sale un término. Lo que está claro es que es plano. Ya sabe ella que esto me puede un poco, un hemangioma por definición es un tumor que crece y esto no lo hace. Por favor, no lo llamemos más hemangiomas planos ni cosas así.
Se acaba de publicar una revisión en Pediatrics sobre el Hemangioma Infantil y además se ha publicado la primera guía sobre el tratamiento con propanolol de estos hemangiomas infantiles. Con este pretexto vamos a hacer un repaso de los tumores vasculares, ya que no es hemangioma todo lo que reluce.
Los Hemangiomas Infantiles son los tumores vasculares más frecuentes en la infancia (afectan al 5% de los niños), y el término "infantil" no es un adjetivo sin más, sino que refleja un tipo de tumor concreto.
En un centro de referencia mundial como el Boston´s Hospital, el 75% de los paciente remitidos por trastornos vasculares tenían un diagnóstico incorrecto, por lo que una correcta clasificación es necesaria y clarificadora. La clasificación actual de lesiones vasculares es la siguiente:
Tumores vasculares:
-Hemangiomas Infantiles
-Hemangiomas congénitos
-Hemangioendotelioma kaposiforme
-Hemangioendotelioma epitelioide
-Angiblastoma
-Granuloma piógeno
Malformaciones vasculares
-Malformaciones capilares (mancha en vino de Oporto o mancha salmón)
-Malformaciones venosas
-Malformaciones linfáticas
-Malformaciones arteriovenosas
-Malformaciones arteriovenosas en las extremidades
-Malformación capilar linfática-venosa (sd Klippel-Trenaunay)
-Cutis marmorata telangiectásica congénita
-Malformaciones glomuvenosas
Por lo tanto, los hemangiomas infantiles son tumores vasculares, mientras que la mancha salmón típica del cuello de los recién nacidos ("picadura de la cigüeña") es una malformación vascular capilar. ¿Sencillo, no?
El más frecuente, como he dicho, es el Hemangioma Infantil.
Patogenia y Epidemiología
Aparece más en prematuros, mujeres, hijos de madres con preeclampsia y placenta previa, partos múltiples y madres de edad avanzada. Aunque de su patogenia aún quedan factores desconocidos, se sabe que todos expresan el marcador GLUT-1, que se expresa en tejidos hipóxicos y también participan las Células Progenitoras Endoteliales (EPCs). Estas últimas (la EPC CD133+) han logrado reproducir hemangiomas infantiles en ratas, por lo que con este modelo animal se avanzará en su conocimiento. Los mecanismos que hacen que deje de crecer e involucione aún son más oscuros
Características clínicas
Suelen tener aparición y crecimiento postnatal en los primeros meses de vida, con desaparición como muy tarde en la adolescencia. El lugar más frecuente es el cuello.
Siguen el siguiente patrón, que los define como hemangioma infantil (si no lo siguen, pensar en otro diagnóstico)
-Fase inicial: máculas rosadas, zonas pálidas, equimóticas, etc
-Fase proliferativa: aumenta de tamaño y se convierte en placas, nódulos o tumores, de color rojo intenso, durante 6 a 18 meses.
-Fase involutiva: aparecen tractos blanquecinos y empieza a disminuir de tamaño.A los 7 años el 75% ya ha involucionado.Cuanto antes empiece la involución, mejor es el resultado estético final. Los de la zona parotidea, punta nasal y labios tienen una regresión más lenta.
A su vez, puede ser superficial (la mayoría), con formas lobuladas rojo intensas o violáceas,"en fresa"; profundos, menos frecuentes, azulados, o mixtos. También pueden ser únicos o múltiples (5 ó más aumentan el riesgo de tener hemangiomas internos), focales (redondeados) o segmentarios (lineales o patrón geográfico) o mixtos. A diferencia de las malformaciones vasculares, los hemangiomas no suelen asociarse a síndromes dismórficos
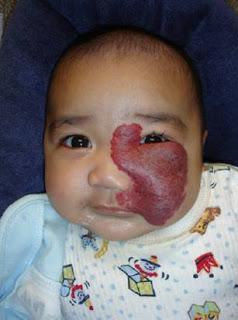
Hemangioma segmentario
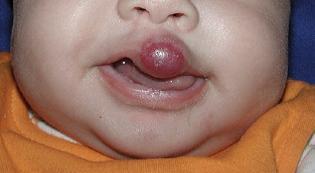
Hemangioma focal
Complicaciones -Ulceración: lo más frecuente, especialmente en los segmentarios en la fase de crecimiento rápido y que afectan a cabeza y cuello. Pueden sobreinfectarse.
-Hemorragias: suelen precisar compresión
-Insuficiencia cardiaca: en grandes hemangiomas, especialmente si asocian hemangiomas hepáticos, por alto gasto.
-Secuelas estéticas: entre un 20-40% dejan cambios residuales cuando involucionan
-Hemangiomas infantiles peligrosos por su localización
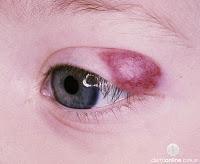
>HI Periorbitario: pueden provocar astigmatismo y ambliopía, por lo que es una urgencia oftalmológica.
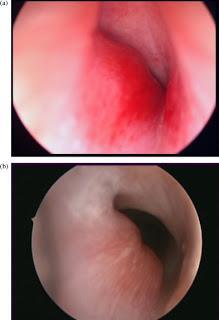
Hemangioma subglótico
>HI periauricular y parotídeo: pueden producir sordera de transmisión reversible e hipertrofia de la zona.
>HI gastrointestinal: puede producir anemia por sangrado digestivo
>H hepático: son los más complejos. Algunos son GLUT-1 + y pueden crear insuficiencia cardiaca e hipotiroidismo profundo (tiene una enzima que degrada la tiroxina
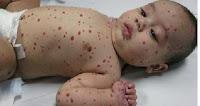
Malformaciones asociadas
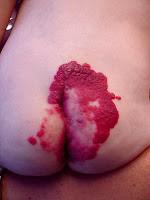
-A los hemangiomas lumbosacros puede asociárseles disrafias espinales (ej médula anclada), anales, genitourinarias o esqueléticas
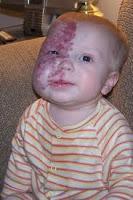
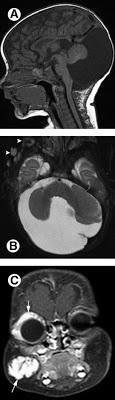
Sd PHACE. Dandy-Walker y hemangioma orbitario y facial
-Síndrome PHACE: poco frecuente, más habitual en niñas, con hemangioma segmentario en la cara, ,malformaciones de la fosa posterior craneal (ej Dandy-Walker), anomalías arteriales vasculares cerebrales, , coartación de aorta y otros defectos cardiacos, , anomalías oculares y anomalías de la línea medioesternal. el diagnóstico lo da un hemangioma facial segmentario unido a una alteración extracutánea.Fuera de los hemangiomas infantiles, tenemos los hemangiomas congénitos, que son hemangiomas que están ya en el parto. Hay que distinguirlos de raros tumores neonatales (fibrosarcoma congénito).Todos son negativos al GLUT-1, unos son de rápida involución y otros no (RICH y NICH). El hemangioendotelioma kaposiforme son diferentes neoplasias de distinto grado, con pronóstico que depende de su tamaño y localización. Suele asociar el famosos síndrome de Kasabach-Merrit, en el que existe un consumo de plaquetas y factores de la coagulación (que nunca se dará en un hemangioma infantil por muy grande que sea).El angiblastoma es otro tumor vascular que también puede crearlo, y no involuciona. EL granuloma piógeno es una pápula roja intesa, pediculada, que sangra con facilidad y progresa en poco tiempo, suele aparecer en zonas de traumatismos.
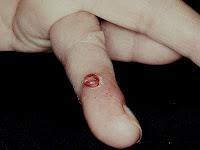
Granuloma piógeno
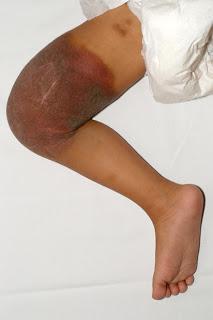
Kasabach-Merrit
Diagnóstico de los tumores vasculares
El 90% por la clínica y no tiene complicaciones ni se asocian a a otras patologías. Ahora, si existen dudas, o se quiere valorar la extensión o pueden existir malformaciones asociadas, puede usarse la ecografía doppler especialmente en hemangiomas lumbosacros, en niños con 5 ó más hemangiomas (eco hepática), en hemangiomas segmentarios faciales (eco cerebral). La resonancia magnética debe reservarse para casos concretos e individualizados (hemangiomas perineales extensos, hemangiomas de la vía aérea, atípicos, etc. Las pruebas endoscópicas, oftalmológicas etc se limitan a los casos raros en los que se complican o son de riesgo.
La biopsia debe reservarse para casos dudosos.
Diferenciación con las malformaciones vasculares
Las malformaciones no son tumorales, suelen estar desde el nacimiento, con un crecimiento PROPORCIONAL AL CORPORAL, de igual frecuencia por sexos, a veces asociadas a síndrome dismórficos (ej Sturge-Webber) y GLUT-1 negativas.
TRATAMIENTO
Hasta hace poco la primera opción en los hemangiomas infantiles asintomáticos fuera de las zonas de riesgo era la actitud expectante, teniendo en cuenta la opinión de los padres debidamente informados. En los casos sintomáticos, con riesgo vital, periorbitarios, del canal auditivo, anogenitales, ulcerados, de crecimiento muy rápido, con deformidades estéticas, viscerales o que impliquen un trastorno psicológico puede optarse por un tratamiento activo.Cirugía, corticoides,propanolol, etc.
El mejor tratamiento hasta relativamente poco tiempo han sido los corticoides sistémicos. Por casualidades de la Medicina o serendipias, debido a una cardiopatía secundaria al uso de corticoides en un niño, se descubrió que el propanolol oral es más efectivo (el niño recibió propanolol por la insuficiencia cardiaca que le provocaron los corticoides que le habían dado para el hemangioma, notando que el hemangioma mejoraba de forma espectacular tras iniciar propanolol). Otros tratamientos usados han sido el interferón (produjo un 20% de parálisis espáctica), la vincristina, ciclofosfamida, láser, etc. Actualmente se considera que el propanolol es más eficaz que los corticoides.
Acaba de publicarse el consenso de la Academia Americana de Pediatría sobre el uso del propanolol para los hemangiomas infantiles, siendo ya actualmente el tratamiento de elección si se trata, debatiéndose la dosis, las indicaciones, etc. Existe la inquietud del uso en el síndrome PHACE por la posibilidad de que la posible hipotensión que produce el propanolol aumentara os episodios isquémicos cerebrales que asocia.Y que el Sd PHACE esté menos diagnosticado de lo que se cree actualmente- casi un 35% de niñas con hemangiomas faciales grandes cumplen criterios). Además, se recomienda previamente hacer una historia minuciosa de posibles cardiopatías (incluidos bloqueos) y en algunos casos un electrocardiograma previos al inicio, por personas con experiencia en niños.
Las conclusiones son:
-No existe indicaciones aprobadas por la FDA
-No está indicado en fallo cardiogénico, bradicardia sinusal, hipotensión, asma bronquial ni bloqueos cardiacos (>I)
-Hay divergencia entre dosis, forma de llegar a la dosis máxima y monitorización de efectos secundarios
-Debería hacerse un electrocardiograma si la frecuencia cardiaca es menor para la edad, se detecta una arritmia en la exploración física, o hay una historia familiar de arritmias o de enfermedades del tejido conectivo
-Las anomalías cardiacas y de grandes vasos en el sd PHACE obligan a realizar ecocardiografía si este síndrome se sospecha. La dosis de propanolol debe ser la mínima posible.
-Se aconseja que la dosis de propanolol diaria se de en 3 tomas
-La respuesta más llamativa suele ser tras la primera dosis de propanolol
-La bradicardia suele ser el mejor indicador de toxicidad
-La dosis final debe ser entre 1-3 mg/kg/día.
-La hipoglucemia suele ser la complicación grave más importante
-El propanolol debe interrumpirse durante otras enfermedades intercurrentes, especialmente aquellas que reducen la ingesta
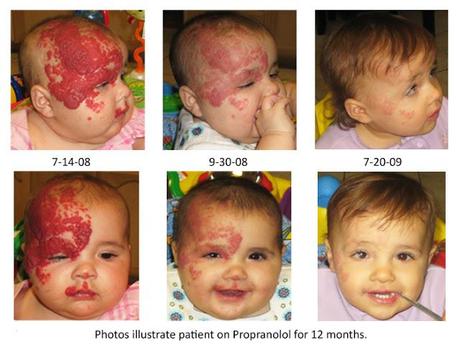
CONCLUSIONES
-No debe llamarse angioma o hemangioma a cualquier lesión vascular
-La clínica es el dato de más valor para el diagnóstico
-La mayoría de los tumores vasculares y de los hemangiomas infantiles no necesitan tratamiento y si se hace este debe ser individualizado, siendo el propanolol la primera opción actual
Os dejo con los 3 artículos referidos anteriormente
REVISIÓN HEMANGIOMASPediatrics-2013-Chen-99-108
Consenso Uso Propanololpediatrics 2013 Drolet 128 40
Revisión sobre tumores vasculares en la infancia-Anales de Pediatría
Y aprovechando que hablamos de fresas, que mejor que Strawberry Fields, que John Lennon compuso en Almería. Sí, habéis leído bien
