Reciéntemente hacía una comparación entre los sistemas sanitarios avanzados y la correspondencia de estos con la esperanza de vida de los ciudadanos de cada país. La conclusión era demoledora, el único país con un sistema sanitario asistencialista tenía la peor esperanza de vida, tanto para hombres como para mujeres. El análisis se extiende también a otros parámetros relacionados con la mortalidad, además de una forma estadística contundente (aunque con otro conjunto de factores explicativos). En este artículo se desgranan estos factores y se comparan estadísticamente.
De todo ello, ha salido un conjunto de argumentos que se utilizarán en este artículo para reafirmar la mayor potencia de los sistemas públicos a la hora de garantizar una vida más larga y sana.
La principal crítica que hacían los neoliberales era la ausencia de una correlación estadística entre “porcentaje de inversión pública en sanidad” y “esperanza de vida”. Esa afirmación nunca se hizo en el artículo original, sinó que se ponía en valor una cifra, que el único sistema asistencialista de entre los más avanzados curiósamente tenía la esperanza de vida más baja. Esto con datos del 2002, es cierto que con previsiones del 2003 de la propia OCDE, EEUU alcanzaba a Dinamarca en esperanza de vida (77,2 años de vida), salvedad que también ponían en valor. Siendo cierto esto último, no anula el argumento principal, EEUU con su sistema asistencialista e invirtiendo más del doble en sanidad por habitante que los daneses conseguía la misma esperanza de vida, siendo esta esperanza de vida inferior a todo el resto de países avanzados. Es decir, aún así, EEUU seguía siendo el farolillo rojo de los países avanzados respecto a esperanza de vida, a pesar de ser, con creces, el que más invierte.
Otra crítica, de entre las razonables, era que la esperanza de vida no sólo depende del tipo de sanidad, si es eficaz o no, sino en aspectos culturales (tipo de vida, dieta), etc… A ese factor también se alegaba en el artículo original, y se alertaba de esa variable que por ejemplo explicaba porqué Japón encabeza la lista de países cuyos ciudadanos tienen una esperanza de vida más larga.
Habría que tener más prudencia con el argumento de que en EEUU hay más conductas de riesgo y malas dietas que en el resto de países avanzados para explicar la esperanza de vida más corta.
Los últimos datos publicados de la OCDE del 2003 indican que es cierto que los ciudadanos de EEUU tienen un porcentaje de obesos mayor que los europeos. Pero en el resto de indicadores EEUU se encuentra en una situación más que favorable: EEUU es el país, junto Suecia, que tiene menor porcentaje de población fumadora (respecto a una media de un 25% de la población, Suecia y EEUU comparten un 17,5% de la población). Los estadounidenses consumen un litro menos de alcohol por habitante y año menor que la media de la OCDE, sólo consumen más alcohol que los suecos, noruegos, islandeses y japoneses de entre los países más avanzados, y consumen menos de 3 litros de alcohol por habitante que los países mediterraneos, y de 1,5 litros menos que los ciudadanos de la zona centroeuropea occidental.
Respecto a otros factores, se encuentra a mitad de tabla de diabéticos hospitalizados entre los países más avanzados, y bastante por detrás de los países europeos en ingresados por enfermedades graves respiratorias. Es decir, más allá de la obesidad, en otros factores de riesgo, los EEUU tiene una situación mejor que el resto de países más avanzados. Si fuera por estos factores la esperanza de vida de los estadounidenses estaría por encima de la media o en la media de los países más avanzados.
Considerando que este factor cualitativo se debería tener en cuenta en cualquier análisis y no despreciar, el argumento para justificar la debilidad del sistema sanitario asistencial de los EEUU, basándose en las conductas de riesgo y en la dieta pierde parte de su sustento.
Más argumentos
Pero para reforzar el argumento que la sanidad pública “a la europea” con sistema sanitario público fuerte, complementado por un privado auxiliar, el que entendemos como sistema público sanitario socialdemócrata es mejor garante de una vida larga y sana, podemos analizar otros datos de mortalidad.
Ampliando el análisis estadístico de los datos de todos los países de la OCDE nos dá una correlación suave entre $ invertidos en el conjunto de la sanidad y esperanza de vida, con EEUU esa correlación se dá en un 60%, como se vé en la gráfica siguiente.
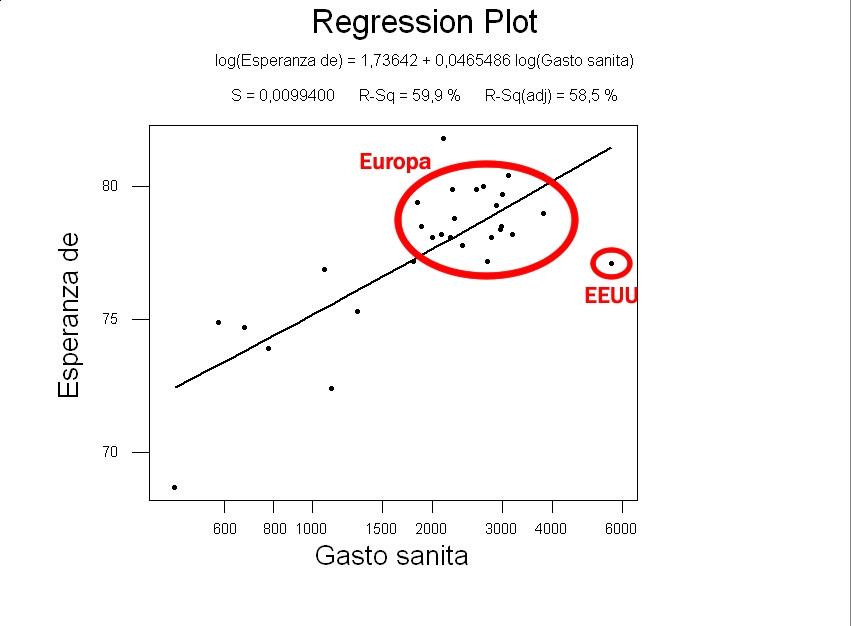
Si retiramos EEUU, la correlación se eleva al 69% como indica la gráfica que se abre con el siguiente click. Estas gráficas nos dicen dos cosas, una que hay una correlación que llega a explicar hasta un 69% la variación entre esperanza de vida y el logaritmo de la inversión en sanidad, a más dinero, mayor esperanza de vida, pero que la principal excepción a esta regla es la única sanidad del mundo avanzada basada en el asistencialismo. Con ella en la gráfica, la dependencia de $ y esperanza de vida no se dá tan clara; en el análisis estadístico el caso de EEUU es el que más se desvía de la norma y hacia una peor ratio de años vividos por $ invertido (Japón es el segundo, pero ni de lejos tiene una desviación como la de EEU)
De hecho el mayor coste en $ de la sanidad asistencialista y privada de los EEUU no conlleva reálmente una esperanza de vida mayor. El sector público es mucho más eficiente contratando trabajadores de alto nivel formativo a costes más bajos, y el consumidor de servicios sanitarios privados tiene un poder de negociador mucho más bajo que lo que tendría para comprar un televisor (un enfermo está dispuesto a pagar lo que sea para poder curarse, está sufriendo y su poder negociador tiende a cero), por no hablar el poder negociador que tiene el estado para negociar con proveedores.
Podemos añadir otra serie de datos, mortalidad infantil en el primer año de vida sobre cada 1000 recién nacidos. En los EEUU es de 6,8 muertos en el primer año de vida por cada 1000 niños, aquí no se puede alegar el estilo alimenticio (ningún niño de un año muere por obesidad o diabetis, sinó por otros motivos, falta de peso al nacer, falta de atención hospitalaria a los neonatos con problemas de salud, pobreza extrema de la madre, etc…). En esta negra cifra, la sanidad privada y cara por un lado y asistencial por el otro de los EEUU se llevan con creces la peor de las cifras. La OCDE indica que tan sólo Hungría, Eslovaquia, Polonia, Méjico y Turquía tienen peor supervivencia infantil. De hecho EEUU dobla la media de los países europeos occidentales con sistemas sanitarios públicos avanzados, y entre los países que más invierten por ciudadano tan sólo Nueva Zelanda (que en algo también copia a los EEUU) supera los 6 fallecidos por cada 1000 nacidos, los niños recién nacidos que mueren doblan la ratio de los españoles (3,4) y triplica la de los islandeses (2,2), los que menor mortalidad tienen. El resto de países tienen una horquilla que varía entre los 5,9 griegos y los 2,2 de los islandeses. Es decir, a pesar de no ser cifras dramáticas como las turcas (casi 40), EEUU es la sanidad avanzada que menos garantías de supervivencia ofrece a sus recién nacidos. Esas cifras también se extienden a los niños menores de 5 años muertos por cada 1000 nacidos vivos, 8 de cada 1000 enfrente a una media entre 4 y 6 por cada 1000 para el resto de países. Sería intelectuálmente pobre alegar problemas de dieta y obesidad en la mayor mortalidad infantil, y sería también pobre el argumento que en Turquía mueren más niños, si queremos comparar sistemas sanitarios no es correcto comparar sistemas sanitarios que no tienen un mínimo de inversiones. Es difícil encontrar una justificación cultural a esta cifra de más mortalidad infantil.
Otro factor que refuerza el argumento de que la sanidad asistencialista para las clases bajas y totálmente privada para las clases trabajadoras y medias es la esperanza de vida sana. En el caso de los EEUU es el país con un sistema sanitario avanzado (aquellos que invierten 1500 $ o más por habitante y año en sanidad) que junto a Portugal menor vida sana de media se tiene (hasta los 69,3 años). Los hombres de los Estados Unidos son los que por media más tiempo se pasan como grávemente enfermos de entre los países más avanzados, 7,4 años (enfrente de medias de 6,5 años), y el tercero, después de Nueva Zelanda y Francia donde las mujeres más años de vida sana pierden y uno de los países avanzados donde és más baja es la esperanza de vida sana entre las mujeres (71,3 años), sólo empeorado por Dinamarca (71,1 años).
Para complementar, según datos del PNUD, que sin ser fuente primaria, indica que en los EEUU es de los países avanzados (los que invierten más de 1500 $ por habitante) los que tienen un porcentaje mayor de posibilidades de no llegar a los 60 años de vida (un 11,8% de la población) enfrente medias que oscilan entre el 10,4% (dinamarca) y el 7,3% (Japón) y és el país que menos posibilidades tienen sus ciudadanos para llegar a los 65 años.
Así que en todos los indicadores de supervivencia, vida sana, mortalidad infantil, etc.. En todos los indicadores donde se evalúa la longevidad de los ciudadanos, la sanidad asistencialista y privada de los EEUU tiene peor resultado que cualquier modelo de sanidad pública del resto de los países de la OCDE más avanzados. Incluso el alto gasto de los EEUU no es garantía de una vida longeva y sana, las propias inferencias estadísticas lo indican, el doble y el triple de inversión en salud del modelo asistencialista y privado no incrementa la esperanza de vida, no salva a los niños de la muerte prematura ni retrasa las enfermedades graves de la vejez con la misma eficacia que los sistemas de salud públicos.
No sólo defender la sanidad pública es defender una vida más larga, sinó una vida más sana para todo el conjunto.
Comparteix/Comparte
