 “Lo que hemos encontrado en nuestro análisis sistemático y detallado es que las personas mayores con altos niveles de lipoproteínas de baja densidad (LDL), es decir colesterol malo, vivieron más y tuvieron menos enfermedades del corazón”.
“Lo que hemos encontrado en nuestro análisis sistemático y detallado es que las personas mayores con altos niveles de lipoproteínas de baja densidad (LDL), es decir colesterol malo, vivieron más y tuvieron menos enfermedades del corazón”.
Esta aseveración, que voltearía por completo la arraigada hipótesis de los peligros que para la salud tienen los niveles elevados de colesterol en la sangre, fue hecha hace unos días por Malcolm Kendrick, uno de los investigadores principales de un estudio publicado en el British Medical Journal (BMJ) que no ha dejado de recibir críticas y una que otra loa.
No es para menos, si se tiene en cuenta que sus planteamientos tienen que ver con uno de los factores de riesgo de las enfermedades cardiovasculares, que cada año acaban con la vida de 20 millones de personas, de acuerdo con la Organización Mundial de la Salud (OMS), lo que las convierte –de lejos– en la principal causa de muerte en el mundo.
Lo dicho por Kendrick es el resultado de una exhaustiva revisión de 19 estudios que involucraron a cerca de 70.000 personas, tras lo cual concluyó que “no existe ninguna relación entre el colesterol que tradicionalmente se ha considerado malo y la muerte prematura después de los 60 años”.
Aunque tener el respaldo de una publicación tan rigurosa como el BMJ y que la investigación haya sido realizada por 17 expertos de Escandinavia, Estados Unidos, Italia, Japón y el Reino Unido habrían sido razones suficientes para que esta fuera bien recibida en el contexto de la discusión científica, sus conclusiones, por el contrario, han causado un gran revuelo.
Colin Baiget, epidemiólogo y profesor de la Universidad de Oxford es uno de los que rápidamente salió a descalificar el artículo, asegurando de manera categórica que tiene “graves debilidades y que, en consecuencia, ha alcanzado una conclusión por completo equivocada”.
Al parecer, el punto que ha causado más escozor entre los expertos es la retadora inferencia que a partir de los hallazgos de la revisión que hizo Sherif Sultan, coautor de la misma y profesor de cirugía vascular de la Universidad de Irlanda, quien asegura que “la reducción (de esta grasa) con medicamentos para la prevención cardiovascular primaria es una pérdida de tiempo y recursos, mientras que modificar los hábitos es la única y más importante forma de lograr una buena calidad de vida”.
Ahora, si bien Sultan coincide con el precepto universal de la OMS de que los cambios de conducta son el pilar para controlar el colesterol en la sangre, el malestar radica en que el médico irlandés ataca de frente el uso de fármacos como herramienta en la prevención primaria de las enfermedades del corazón. Un golpe directo que reactiva un viejo debate que se puede resumir en una pregunta: ¿se ha exagerado el riesgo del colesterol para favorecer el uso de medicamentos?
Promocionado como el gran enemigo del corazón, el colesterol ha sido objeto de miles de estudios que han permitido desde teorizar hasta cuantificar su papel en la génesis y el empeoramiento de los males cardíacos, al punto que se han estandarizado sus cifras en sangre y a partir de ellas también los protocolos que indican cuándo se debe iniciar la toma de fármacos –casi de por vida– para controlar sus niveles y mantener el riesgo a raya.
Es sobre estas bases teóricas que expertos como Jeremy Pearson, director médico asociado de la Fundación Británica del Corazón, desconocen el estudio del BMJ y reafirman sin ambages que “la evidencia de grandes ensayos clínicos ha demostrado, claramente, que bajar el colesterol malo reduce significativamente el riesgo de ataques cardíacos, de accidentes cerebrovasculares y de muerte en general, independientemente de la edad y en eso no hay discusión”. De paso, Pearson manifiesta que la investigación no aporta nada que exija modificar las directrices clínicas universales ni para abandonar la idea de que el colesterol alto es un aliado del peor asesino del mundo.
Sin embargo, no pocos científicos, con el mismo rigor, objetan estos ‘axiomas’ y exigen que frente al colesterol y sus efectos en la salud urge un cambio de paradigma. Uno de ellos es Uffe Ravnskov, prestigioso investigador y profesor danés, doctorado en la Universidad de Lund (Suecia), que desde hace varias décadas se ha dedicado a estudiar el tema y que no duda en afirmar que el colesterol no es ningún veneno, sino una sustancia vital para las células de los mamíferos. Asegura haber recolectado la evidencia suficiente para afirmar que “un colesterol elevado no es peligroso por sí mismo y podría solo reflejar una condición perniciosa o ser totalmente inofensivo”.
Aunque polémica, su opinión tiene muchos adeptos dentro de la comunidad científica. Es el caso de Euler Ribeiro, médico doctorado en geriatría (la rama en la que el tema del colesterol es más debatido) y referente en este campo en Brasil, que se adentra en el metabolismo y dice sin titubear que “el hígado de las personas produce más colesterol que el que consumen en la dieta”, principio con el que se declara opositor a ultranza del uso de medicamentos para bajarlo a la fuerza en adultos mayores.
Lo cierto es que cada bando parece estar respaldado por evidencia científica. Por ejemplo, Tim Chico, reconocido cardiólogo e investigador de la Universidad de Sheffield, en el Reino Unido, cree que muchos estudios que minimizan el riesgo de las grasas son observaciones en las que confluyen muchas variables que inducen a la confusión a la hora de las conclusiones.
“Los beneficios de mantener los niveles bajos de las grasas malas en la sangre han sido probados en cientos de estudios controlados y aleatorios (no revisiones, como la del BMJ) que han permitido definir conductas terapéuticas validadas en términos epidemiológicos”, dice.
Sin embargo, la validez de dichos estudios es puesta en duda por Ravnskov, quien afirma que el choque conceptual frente al colesterol tiene una explicación evidente: “Casi toda la investigación en esta área es financiada por las farmacéuticas”, frase que parece ser algo más que la simple opinión de un “fanático”, como han calificado al danés.
Lisa Bero, Fieke Oostvoges y Peter Bacchelti analizaron, en el 2007 y desde la Universidad de California, 192 estudios aleatorios sobre las estatinas (grupo de medicamentos usados desde finales de los 80 para bajar el colesterol) y encontraron que solo el 37 por ciento no había sido financiado por la industria y que aquellos que recibieron ayuda tenían 35 veces más posibilidades de favorecer a estos fármacos. Solo en Colombia, la venta de estatinas alcanzó PCo 80.593 millones(1 US$ = PCo 2.898,5) en el 2015, según el Sistema de Información de Precios de Medicamentos (Sismed).
Una mirada superficial a otros estudios sobre el colesterol devela un espectro tan amplio como contradictorio. Basta ver uno, publicado en el 2011 en el Journal of Evaluation in Clinical Practique, hecho en la Universidad Noruega de Ciencia y Tecnología por un grupo de investigadores –encabezados por Halfdan Petursson y Johann A. Sigurdsson– que siguió durante diez años a más de 57.000 noruegos de entre 27 y 74 años, y que concluyó “que el colesterol bajo aumentó la mortalidad y que de ningún modo existe una asociación lineal entre sus niveles en la sangre y las enfermedades cardiacas”. Y, por si esto fuera poco, agregaron que las cifras altas de esta grasa protegen el corazón de las mujeres.
Hallazgos que, no sobra decir, ya habían sido sugeridos por otros artículos, como uno de American Heart Journal (2009) y otro del Journal of Cardiac Failure (2002) que, incluso, insinuó que el colesterol bajo condicionaba los peores pronósticos en pacientes con falla cardíaca.
El debate no tiene punto medio. Las publicaciones de lado y lado inundan los espacios académicos y se desbordan hacia los medios, que muchas veces terminan por aumentar la confusión.
“Aquí no hay discusión: el colesterol malo es perjudicial”, sentencia Gabriel Robledo, cardiólogo y director del Centro Cardiológico de Bogotá. Según él, hay que bajarlo con medicamentos en personas con aterosclerosis (placas en las arterias) demostrada o con antecedentes cardiovasculares, así como en personas sanas con antecedentes familiares de estos males o con otros factores de riesgo cardíaco concomitantes.
Mientras los científicos discuten –muchas veces sin declarar sus conflictos de intereses, como señalan Bero y compañía–, lo único que le queda claro a mucha gente es la necesidad de cambiar los hábitos alimenticios, hacer ejercicio y disminuir el estrés, como recomienda la OMS, la única entidad autorizada para poner orden a esta discusión, pero también la única que guarda silencio.
¿Qué es y para qué sirve el colesterol?
El colesterol es la principal grasa natural del organismo y forma parte de todas las membranas celulares, las lipoproteínas, los ácidos biliares y las hormonas esteroideas (como las sexuales). La mayor parte se produce en el hígado, mientras que una pequeña cantidad proviene del consumo de grasas animales.
Tipos de colesterol
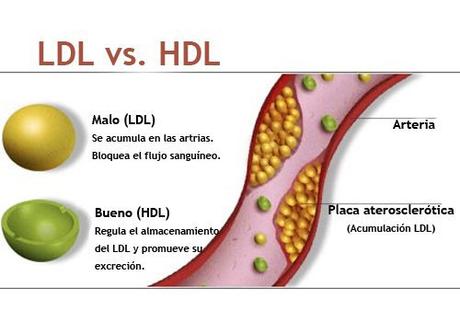
Para poder viajar por la sangre (un medio acuoso) esta grasa tiene que unirse a una proteína que la transporte. Así se forman las lipoproteínas. Las de alta densidad (HLD) se encargan de barrer y llevar el colesterol al hígado y las de baja densidad (LDL) hacen el recorrido contrario. Esto ha hecho que se llame colesterol bueno al que limpia (HLD) y malo al que se queda en los órganos (LDL).
Eso explica la recomendación de mantener alto el bueno y bajar el malo.
Fuentes:
Carlos Francisco Fernández. Al fin qué, ¿el colesterol malo sí produce infartos o no? El Tiempo, 3 de julio de 2016
Boletín Fármacos 19(3): 10-12, 2016
Ravnskov U, Diamond DM, Hama R et al. Lack of an association or an inverse association between low-density-lipoprotein cholesterol and mortality in the elderly: a systematic review. BMJ Open 2016; 6:e010401 doi:10.1136/bmjopen-2015-010401


