 Entre los nutricionistas (y otros sanitarios y/o científicos) hay una discusión habitual, o un enfrentamiento de posturas, entre los de "no hay evidencia" y los de "no podemos esperar a la evidencia". ¿Os suenan las discusiones de twitter tipo "solo hay que retirar el gluten en pacientes celiacos porque es para lo único que hay evidencia" versus "otras patologías mejoran con su retirada y es absurdo no probar un enfoque carente de riesgo solo porque no tengamos evidencia de grado A o no sean respondedores el 100% de los pacientes"? pues a eso me refiero.
Entre los nutricionistas (y otros sanitarios y/o científicos) hay una discusión habitual, o un enfrentamiento de posturas, entre los de "no hay evidencia" y los de "no podemos esperar a la evidencia". ¿Os suenan las discusiones de twitter tipo "solo hay que retirar el gluten en pacientes celiacos porque es para lo único que hay evidencia" versus "otras patologías mejoran con su retirada y es absurdo no probar un enfoque carente de riesgo solo porque no tengamos evidencia de grado A o no sean respondedores el 100% de los pacientes"? pues a eso me refiero.Es una postura muy frecuente la que sostiene que no debe aplicarse ningún tratamiento dietoterápico si no hay evidencia concluyente de que funciona. Por "evidencia concluyente" podemos entender que sea lo aconsejado en guías clínicas de referencia, que haya una revisión Cochrane, que lo recomiende alguna institución oficial de prestigio o que haya multitud de publicaciones, preferiblemente RCT's y metanálisis que lleguen a las mismas conclusiones y se consideren de grado A. Es que ni siquiera está claro donde está la linea, para empezar.Bien, igualmente parece sensato ¿no? Es muy adecuado y prudente... para aquellos que desarrollan su actividad profesional en un campo que no implica el contacto directo con el paciente y no tienen delante a personas a las que intentar ayudar. Es fácil esperar a la mega-evidencia cuando no hay que dar respuestas a nadie.En nutrición, la dietoterapia que cumple alguno de los requisitos de arriba es muy, muy, muy poca. Por poner un ejemplo de tratamiento dietoterápico que estaría dentro de los estándares comentados podríamos hablar del que ha abierto el post: retirar el gluten en pacientes con celiaquía diagnosticada. Sabemos que funciona siempre y no hay dudas de que ese es el tratamiento a pautar. Pero esta seguridad la tenemos sólo en casos muy concretos y escasos.De hecho, hay tratamientos indicados en guías clínicas de referencia o recomendados por instituciones oficiales que sabemos que no son los óptimos. Aquí nos sirve de ejemplo la diabetes o la obesidad, dos enfermedades muy habituales en nuestro entorno para las que el tratamiento nutricional propuesto de manera oficial a menudo dista mucho de estar alineado con la evidencia más reciente. ¡Oh, mierda! con lo fácil y sensato que parecía todo ¿no?Os voy a poner algunos ejemplos que son el día a día en las consultas de nutrición:✤Pacientes con síntomas digestivos difusos (gases, hinchazón, malas digestiones, estreñimiento o diarrea habituales, dolores, pirosis...) muchas veces son personas que llevan años con esos síntomas a diario, afectando a su calidad de vida, y que no reciben un diagnóstico claro, que llegan con el típico "Síndrome de intestino irritable" (que es un cajón de sastre para pacientes con sintomatología digestiva pero que no cumplen criterios diagnósticos de ninguna patología concreta) y tratamiento farmacológico sintomático: protectores estomacales, laxantes, antiácidos... que con frecuencia ni siquiera les hace sentirse mejor, y son fármacos con efectos secundarios.✤Pacientes con patologías autoinmunes a los que no se les ha dado ninguna recomendación dietética, a pesar de que muchos casos mejoran con ellas.✤Otras patologías que no tienen un tratamiento nutricional oficialmente establecido, o que no se suele facilitar en nuestro sistema de salud: migraña, endometriosis, SOP, dislipemias o HTA tratadas exclusivamente con fármacos, enfermedades inflamatorias, estilos de vida o de dieta diferentes del tradicional... o lo más habitual: una mezcla de todo ello.La opción de aquellos partidarios de no aplicar ningún tratamiento dietoterápico que no esté absolutamente evidenciado, respaldado y comprobado sería decirles que no se les puede ayudar, o en todo caso darles recomendaciones de dieta saludable sin más. Los que trabajamos en consulta a menudo no compartimos esa visión, y me gustaría explicar porqué:
Hay muchos tratamientos dietéticos que aunque no están oficializados o no tienen aún evidencia clara y concluyente, funcionan en muchos casos ("muchos" no significa "todos"):Sabemos que muchos pacientes con patologías autoinmunes mejoran al retirar gluten y lácteos, que una dieta baja en FODMAPS frecuentemente mejora sintomatología intestinal como la descrita arriba, que hay pacientes migrañosos que responden a una dieta baja en histamina, que existe la intolerancia al gluten no celiaca aunque no tengamos aún criterios diagnósticos claros, que hay suplementos nutricionales que pueden mejorar algunos síntomas del SOP o de la endometriosis, que una pauta low carb puede ser muy útil en determinados casos de síndrome metabólico, resistencia a la insulina u obesidad... etc.Además sabemos también una cosa muy importante, que a mi modo de ver es la clave de la cuestión: probar durante un tiempo un enfoque dietético determinado puede no mejorar al paciente, ya hemos dicho que no son métodos infalibles y que de muchos de ellos falta investigación, pero resulta que si no funciona el resultado es sencillamente neutro. El paciente no va a empeorar. No se corre ningún riesgo por retirar el gluten dos semanas, ni por hacer una dieta baja en FODMAPS veinte días, ni por pedir una analítica de función de enzima DAO y probar una dieta baja en histamina, ni por tomar un suplemento de inositol un par de meses, ni por aumentar el contenido en omega3 de la dieta habitual un tiempo... Son tratamientos que pueden ser engorrosos para el paciente, pero no peligrosos. No les podemos garantizar una mejoría, pero sí que no van a empeorar. En ese terreno, la nutrición tiene ventaja frente a la farmacología.A la vista de esto, a muchos de nosotros nos parece que vale la pena probar, si el paciente está dispuesto. ¿De verdad creéis que es mejor no hacer nada "porque no hay evidencia"? ¿Sabiendo que pueden mejorar de manera radical problemas que a menudo se llevan arrastrando años? ¿Os parece que a una persona que lleva media vida con dolor y malestar digestivo no le merece la pena probar una dieta estricta dos semanas que si no funciona tampoco le va a empeorar? ¿Qué dar un suplemento nutricional a una dosis segura que ha demostrado eficacia en algunos pacientes, es poco profesional solo porque no tengo una revisión Cochrane que lo respalde?Aquí quiero hacer un inciso importante: hay quien con una argumentación similar a la que estoy exponiendo justifica el usar enfoques dietéticos concretos y muy restricitivos con TODO el mundo, o con TODOS los que sufren alguna dolencia concreta. A menudo respaldados sólo por sus propias creencias, o porque a ellos mismos les funcionó ese enfoque y garantizando la eficacia de ese tratamiento. Seguro que os vienen algunos a la mente.
Nada más lejos de lo que estoy hablando: para empezar a un paciente hay que valorarlo de manera global, dos personas con la misma sintomatología pueden precisar de enfoques distintos en función del resto de su historia clínica, su situación personal, su estado de ánimo y su estilo de vida. Y como llevo repitiendo todo el rato, siempre hay que tener muy presente que son enfoques que no funcionan siempre con todos los pacientes, que no tienen una evidencia concluyente detrás y que por tanto hacer una recomendación categórica, universal y excluyente de otros tratamientos está totalmente fuera de lugar. Como consejo, desconfiad de aquellos que promulgan un solo tratamiento dietético para todo el mundo.En resumen, creo que es adecuado plantear un tratamiento dietoterápico sin evidencia concluyente cuando:
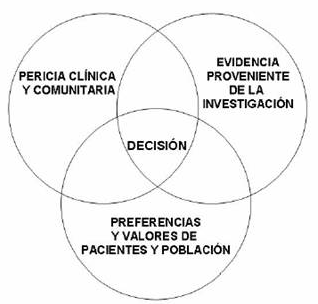
Imagen del texto de Paloma Quintana sacada de aquí
- Tiene alguna lógica a la luz de la fisiopatología y lo que sabemos de nutrición, y hay algo publicado aunque no sea evidencia de grado A.
- No vaya a causar un perjuicio al paciente, en caso de que no funcione.
- El paciente esté totalmente informado de que no hay garantía de mejora, de en qué consiste el tratamiento y desee probar a pesar de todo.
- El profesional tenga la solvencia suficiente, esto es: una titulación que le permite hacer intervención nutricional y es capaz de adaptar cada enfoque a la persona que tiene delante, controlar la evolución y el tiempo, y tomar las precauciones adecuadas, si es necesario, para garantizar la inocuidad del tratamiento. Además es capaz de valorar distintos enfoques y aplicarlos en función del caso.
Y hay otra situación más que pasa a menudo y que se da de bruces contra el muro de la evidencia: un paciente mejora de manera indiscutible siguiendo una estrategia dietética que en principio no tiene ninguna lógica y no le vemos explicación científica. Y si, eso pasa. En esos casos tenemos dos opciones: decirle al paciente que se deje de tonterías porque lo que le pasa "no es posible", o asumir que lo importante es que el paciente se siente mejor y darle el mejor consejo dietético asumiendo esa estrategia alimentaria que le está funcionando aunque no sepamos porqué.Al ser este un tema muy controvertido, he recurrido como otras muchas veces a nuestro grupo de #Nutrifrikis en el que además de contarnos la vida, criticar las nutrigilipollleces del mundo y planear vacaciones en Mallorca, también nos consultamos dudas, nos pedimos ayuda y comentamos casos complejos. Os dejo la opinión de algunos compañeros con mucha experiencia y desempeño profesional más que contrastado:
 Pablo Zumaquero, probablemente de los mejores DN del país a nivel clínico:
Pablo Zumaquero, probablemente de los mejores DN del país a nivel clínico:Pasar consulta y aplicar la ciencia es complicado. Y más cuando son patologías poco estudiadas (en nutrición). Queremos mejorar la salud del paciente y nos vale cualquier cosa que no tenga grado A de evidencia, pero no podemos aplicar tratamientos complejos sin tener ni idea de si van a funcionar. Por ejemplo, el gluten. Yo mismo he retirado gluten en un vitíligo y hubo una mejora enorme, pero también lo que quitado en algunas fibromialgias y lo he vuelto a poner al no ver resultados. ¿Hay que retirar siempre gluten? No, es absurdo. ¿No hay que retirarlo nunca? Para nada, se puede probar y si hay mejora al retirarlo, seguir, no es mala una dieta sin gluten.En conclusión: hay que personalizar. No todo vale para todos, no hay que complicarle la vida a la gente sin saber qué leches estamos haciendo, pero tampoco vamos a cruzar los brazos si no hay grado A para poder hacer tratamientos sencillos y no peligrosos.
 Rubén Murcia, aunque Rubén no pasa consulta también es interesante ver que opina "desde fuera". Al Sr. Murcia le cuesta ser parco en palabras y su opinión ocupa más de un folio, con lo que os voy a copiar aquí un extracto y os dejo el texto completo en este link:
Rubén Murcia, aunque Rubén no pasa consulta también es interesante ver que opina "desde fuera". Al Sr. Murcia le cuesta ser parco en palabras y su opinión ocupa más de un folio, con lo que os voy a copiar aquí un extracto y os dejo el texto completo en este link:(...) Pues yo opto de nuevo por probar por el consentimiento del paciente por otras terapias nutricionales. Recordemos que restringir un alimento, o dar un suplemento como un aminoácido, un mineral o una vitamina, en general no será ni mucho menos tan peligroso como comenzar un tratamiento farmacológico. No perdemos nada, y con un nutricionista, se restrinja un alimento, o se restrinjan varios, seguramente siempre se comerá mejor que si no recurrimos a este tipo de profesionales especializados.
 Virgina Gómez (AKA Dietista Enfurecida), con amplia experiencia en consulta, especialmente con patologías autoinmunes e intestinales:
Virgina Gómez (AKA Dietista Enfurecida), con amplia experiencia en consulta, especialmente con patologías autoinmunes e intestinales:En mi caso, aunque no funciona con todo el mundo, he tenido pacientes, especialmente de enfermedades autoinmunes y digestivas, que han mejorado considerablemente al retirar gluten y lácteos, recuerdo especialmente a un par de pacientes con artritis reumatoide y a una chica con colitis ulcerosa que desde que empezaron con la dieta y hasta la fecha no han tenido más brotes y sus parámetros de inflamación han mejorado signficativamente.
 Paloma Quintana, que lleva varios años atendiendo en consulta privada y tiene el mismo problema que Rubén a la hora de sintetizar. Así que igual que antes, os dejo el texto entero en este link, y copio un pequeño extracto:
Paloma Quintana, que lleva varios años atendiendo en consulta privada y tiene el mismo problema que Rubén a la hora de sintetizar. Así que igual que antes, os dejo el texto entero en este link, y copio un pequeño extracto:(...) Debemos tener claro que la medicina basada en la evidencia no consiste en que la práctica sea SOLO BASADA EN LA EVIDENCIA, la experiencia profesional y los conocimientos forman parte del puzzle, y se nos olvida a veces, pero sobre todo, algo que los que no se enfrentan a pacientes obvian por completo son las preferencias individuales, el amoldar evidencia científica, experiencia clínica y respeto por los gustos y decisiones del paciente será la clave el tratamiento.En muchas ocasiones, el efecto por ejemplo de la retirada de un alimento o grupo de alimentos puede que no sea únicamente fisiológico, pero sin embargo ayudar perfectamente a la mejora.
 Bárbara Sánchez, que cuenta con una amplísima experiencia en consulta, atendiendo además a un volumen elevado de pacientes (si tiene tanta demanda, será por algo):
Bárbara Sánchez, que cuenta con una amplísima experiencia en consulta, atendiendo además a un volumen elevado de pacientes (si tiene tanta demanda, será por algo):Cuando leo en RRSS a gente dictando verdades absolutas en base a este u otro estudio científico siempre pienso: "esta gente no trata con personas reales".Es cierto que como profesionales de la salud debemos basarnos en la evidencia científica, por supuesto. Pero también en la experiencia y en nuestro criterio. Si a una persona le sienta mal: la leche pero no otros lácteos, la avena en copos pero no la harina, el tomate crudo pero no cocinado... ¿Por qué tomarlo?Nuestro deber es que esa persona tenga otras opciones y se encuentre cómoda sin que su salud se vea comprometida.
 Carlos Rios, que aunque es muy joven como para tener mucha experiencia, con la que tiene llega más lejos que otros en veinte años:
Carlos Rios, que aunque es muy joven como para tener mucha experiencia, con la que tiene llega más lejos que otros en veinte años:Estadísticamente NO significativo no siempre es igual a clínicamente NO significativo. Hay que saber interpretar el valor de esta “p” dado que puede ser"estadísticamente significativa" si, por ejemplo, se toma una muestra amplia y "no significativa" si la muestra es pequeña. En este sentido, además del tamaño, la dispersión de la muestra puede ser bastante grande si el grupo de pacientes es muy heterogéneo, por lo que también saldrá “no significativo”, pero no significa que haya sido inefectivo para todos. Además, confirmar la hipótesis utilizando un valor de “p” es una decisión binaria (sí o no), pero las decisiones en clínica suelen abarcar contextos más complejos y con más matices. Del mismo modo, una intervención nutricional que sea estadísticamente significativa, a efectos prácticos, puede ser irrelevante en consulta, por ejemplo, una diferencia de 1,5 kilos de peso entre dos dietas después de 6 meses de seguimiento. Los profesionales sanitarios debemos tomar los resultados de los ensayos con precaución, saber interpretarlos y contextualizar con más información, como por ejemplo, la experiencia clínica y personal adquirida.
 Aitor Sánchez, sin experiencia en consulta, pero sí en debates de este tipo:
Aitor Sánchez, sin experiencia en consulta, pero sí en debates de este tipo: Es normal que tengamos escepticismo ante métodos que todavía no tienen una gran evidencia a sus espaldas, puesto que estamos rodeados de muchos reclamos que van en esa línea.
Sin embargo, explorar con un paciente que está en tratamiento diferentes estrategias dietético-nutricionales que conlleven riesgo cero y sin adquisición de productos de dudosa eficacia es algo lógico y normal en las variaciones del día.
Lo más coherente a nivel de pensamiento es situarse entre las opciones que marcan a la leche o al pan como venenos o imprescindibles: ni una cosa ni otra. Son un alimento más, y como prescindibles que son, no deberíamos rasgarnos las vestiduras de explorar una dieta exenta de estos alimentos si puede reportar beneficios en casos concretos y está explicado correctamente al paciente.
 Luis Cabañas (AKA Luka), él cree que no escribe muy bien. Tampoco tiene una gran experiencia clínica por el mismo justificado motivo que Carlos, pero si trata con humanos en su trabajo de doctorado:
Luis Cabañas (AKA Luka), él cree que no escribe muy bien. Tampoco tiene una gran experiencia clínica por el mismo justificado motivo que Carlos, pero si trata con humanos en su trabajo de doctorado:Cuando se hace un protocolo de una investigación se contempla el individuo prototipo: criterios de inclusión, criterios de exclusión, cómo se selecciona la población, cómo se diluyen los posibles sesgos asociados a la inclusión o exclusión, cuándo se hace qué y por qué no antes... o que el prototipo más prototipo firme el consentimiento informado, ¡que quizá no quiere participar!De la utopía académica y su complejidad el clínico debe recoger nuevos caminos potenciales que probar, sabiendo que la realidad es bastante más compleja; de la pericia del clínico de intentar cosas distintas en un mundo distinto, el académico debe crear preguntas que falsear y replicar, intentando discernir qué afecta más y por qué. Por eso muchas cosas son útiles antes de que tengan evidencia, y mucha evidencia es inútil porque parte de preguntas mal formuladas que no entendieron la complejidad de un sistema.Por eso no todo es evidencia, y a veces lo evidente era seguir una intuición, o negociar con la realidad la alternativa más humana. Muchas gracias compañeros por estar siempre ahí y por permitir que nos retroalimentemos unos a otros y por ser el mejor Consejo de Sabios al que acudir con cada duda profesional, caso complicado o nutriproblema.El resto, tenéis a vuestra disposición los comentarios para aportar vuestra opinión al respecto.
Al final se crea el individuo utópico, cuyas respuestas se estrujan en la "bendita n" utópica para arrojar unos datos aclarados, macerados y maltratados según la visión de la persona que escriba las conclusiones, cocidos en una discusión con lo que ya hay.La gracia no está en buscar pacientes utópicos, sino en entender que ese proceso intenta ser estéril para rascar un poco en el por qué ocurre un proceso tan concreto como lo que se haya querido afinar; la pretensión del diseño idílico es crear herramientas que faciliten al clínico una puerta más; poner otra baldosa amarilla que seguir, o no. Que puede dar resultados, o no.

